Современные методы лучевой диагностики больного. Лучевая диагностика (рентген, рентгеновская компьютерная томография, магнитно-резонансная томография) Методы и методики лучевой диагностики
Одной из активно развивающихся отраслей современной клинической медицины является лучевая диагностика. Этому способствует постоянный прогресс в области компьютерных технологий и физики. Благодаря высокоинформативным неинвазивным методам обследования, обеспечивающим подробную визуализацию внутренних органов, врачам удается выявлять заболевания на разных стадиях их развития, в том числе и до появления ярко выраженной симптоматики.
Сущность лучевой диагностики
Лучевой диагностикой принято называть отрасль медицины, связанную с применением ионизирующего и неионизирующего излучения с целью обнаружения анатомических и функциональных изменений в организме и выявления врожденных и приобретенных заболеваний. Выделяют такие виды лучевой диагностики:
- рентгенологическая, подразумевающая использование рентгеновских лучей: рентгеноскопия, рентгенография, компьютерная томография (КТ), флюорография, ангиография;
- ультразвуковая, связанная с применением ультразвуковых волн: ультразвуковое исследование (УЗИ) внутренних органов в форматах 2D, 3D, 4D, допплерография;
- магнитно-резонансная, основанная на явлении ядерного магнитного резонанса – способности вещества, содержащего ядра с ненулевым спином и помещенного в магнитное поле, поглощать и излучать электромагнитную энергию: магнитно-резонансная томография (МРТ), магнитно-резонансная спектроскопия (МРС);
- радиоизотопная, предусматривающая регистрацию излучения, исходящего от радиофармацевтических препаратов, введенных в организм пациента или в биологическую жидкость, содержащуюся в пробирке: сцинтиграфия, сканирование, позитронно-эмиссионная томография (ПЭТ), однофотонная эмиссионная томография (ОФЭКТ), радиометрия, радиография;
- тепловая, связанная с использованием инфракрасного излучения: термография, тепловая томография.
Современные методы лучевой диагностики позволяют получать плоские и объемные изображения внутренних органов человека, поэтому их называют интраскопическими («intra» – «внутри чего-либо»). Они предоставляют медикам около 90 % информации, необходимой для постановки диагнозов.
В каких случаях противопоказана лучевая диагностика
Исследования такого типа не рекомендуется назначать пациентам, пребывающим в коме и тяжелом состоянии, сочетающемся с лихорадкой (повышенной до 40-41 ̊С температурой тела и ознобом), страдающим от острой печеночной и почечной недостаточности (утраты органами способности в полной мере выполнять свои функции), психических заболеваний, обширных внутренних кровотечений, открытого пневмоторакса (когда воздух во время дыхания свободно циркулирует между легкими и внешней средой через повреждение грудной клетки).
Однако иногда требуется проведение КТ головного мозга по неотложным показаниям, например, пациенту в коме при дифференциальной диагностике инсультов, субдуральных (область между твердой и паутинной мозговыми оболочками) и субарахноидальных (полость между мягкой и паутинной мозговыми оболочками) кровоизлияний.
Все дело в том, что КТ проводится очень быстро, и гораздо лучше «видит» объемы крови внутри черепа.
Это позволяет принять решение о необходимости срочного нейрохирургического вмешательства, а при проведении КТ можно оказывать пациенту реанимационное пособие.
Рентгенологические и радиоизотопные исследования сопровождаются определенным уровнем лучевой нагрузки на организм пациента. Так как доза радиации, хоть и небольшая, способна негативно сказаться на развитии плода, рентгенологическое и радиоизотопное лучевое обследование при беременности противопоказано. Если один из этих видов диагностики назначен женщине в период лактации, ей рекомендуется на 48 часов после процедуры прекратить грудное вскармливание.
Магнитно-резонансные исследования не связаны с радиацией, поэтому разрешены беременным женщинам, но все же их проводят с осторожностью: в ходе процедуры есть риск чрезмерного нагревания околоплодных вод, что может навредить ребенку. То же самое касается и инфракрасной диагностики.
Абсолютным противопоказанием к магнитно-резонансному исследованию является наличие у пациента металлических имплантатов, кардиостимулятора.
Ультразвуковая диагностика противопоказаний не имеет, поэтому разрешена и детям, и беременным. Только больным, у которых имеются повреждения прямой кишки, не рекомендуется проводить трансректальное ультразвуковое исследование (ТРУЗИ).
Где используются лучевые методы обследования
Широкое применение получила лучевая диагностика в неврологии, гастроэнтерологии, кардиологии, ортопедии, отоларингологии, педиатрии и других отраслях медицины. Об особенностях ее использования, в частности, о ведущих инструментальных методах исследования, назначаемых пациентам с целью выявления заболеваний различных органов и их систем, речь пойдет дальше.
Применение лучевой диагностики в терапии
Лучевая диагностика и терапия – тесно связанные друг с другом отрасли медицины. Как свидетельствует статистика, в число проблем, с которыми чаще всего обращаются пациенты к врачам-терапевтам, входят заболевания дыхательной и мочевыводящей систем.
Основным методом первичного обследования органов грудной клетки продолжает оставаться рентгенография.  Это связано с тем, что рентгенологическая лучевая диагностика заболеваний органов дыхания недорогостоящая, быстрая и высокоинформативная.
Это связано с тем, что рентгенологическая лучевая диагностика заболеваний органов дыхания недорогостоящая, быстрая и высокоинформативная.
Независимо от предполагаемого заболевания, сразу делают обзорные снимки в двух проекциях – прямой и боковой во время глубокого вдоха. Оценивают характер затемнения/просветления легочных полей, изменения сосудистого рисунка и корней легких. Дополнительно могут быть выполнены изображения в косой проекции и на выдохе.
Для определения деталей и характера патологического процесса часто назначают рентгенологические исследования с контрастом:
- бронхографию (контрастирование бронхиального дерева);
- ангиопульмонографию (контрастное исследование сосудов малого круга кровообращения);
- плеврографию (контрастирование плевральной полости) и другие методы.
Лучевая диагностика при пневмонии, подозрении на скопление жидкости в плевральной полости или тромбоэмболию (закупорку) легочной артерии, наличие опухолей в зоне средостения и субплевральных отделах легких часто проводится с помощью УЗИ.
Если перечисленные выше способы не позволили обнаружить существенных изменений в легочной ткани, но при этом у пациента наблюдается тревожная симптоматика (одышка, кровохарканье, наличие атипичных клеток в мокроте), назначается КТ легких. Лучевая диагностика туберкулеза легких такого типа позволяет получать объемные послойные изображения тканей и обнаруживать заболевание даже на стадии его зарождения.
Если необходимо исследовать функциональные способности органа (характер вентиляции легких), в том числе и после трансплантации, провести дифференциальную диагностику между добро- и злокачественными новообразованиями, проверить легкие на наличие метастазов рака другого органа, проводится радиоизотопная диагностика (сцинтиграфия, ПЭТ или используются другие методы).
В задачи службы лучевой диагностики, функционирующей при местных и региональных департаментах охраны здоровья, входит контроль соблюдения медицинским персоналом стандартов исследований. Это необходимо, так как при нарушении порядка и периодичности проведения диагностических процедур чрезмерное облучение может стать причиной ожогов на теле, поспособствовать развитию злокачественных новообразований и уродств у детей в следующем поколении.
Если радиоизотопные и рентгенологические исследования выполняются правильно, дозы излучаемой радиации незначительные, неспособные вызывать нарушения в работе организма взрослого человека. Инновационное цифровое оборудование, которое пришло на смену старым рентгеновским аппаратам, позволило существенно снизить уровень лучевой нагрузки. К примеру, доза облучения при маммографии варьируется в диапазоне от 0,2 до 0,4 мЗв (миллизиверта), при рентгене органов грудной клетки – от 0,5 до 1,5 мЗв, при КТ головного мозга – от 3 до 5 мЗв.
Максимально допустимая для человека доза облучения составляет 150 мЗв в год.
Применение рентгеноконтрастных веществ в лучевой диагностике помогает защитить зоны тела, которые не исследуются, от облучения. С этой целью перед рентгеном на пациента надевают свинцовый фартук, галстук. Чтобы радиофармацевтический препарат, введенный в организм перед радиоизотопной диагностикой, не накапливался и быстрее выводился вместе с мочой, больному рекомендуют пить много воды.
Подводя итоги
В современной медицине лучевая диагностика в неотложных состояниях, при выявлении острых и хронических заболеваний органов, обнаружении опухолевых процессов играет ведущую роль. Благодаря интенсивному развитию компьютерных технологий удается постоянно совершенствовать диагностические методики, делая их более безопасными для человеческого организма.
Проблемы заболевания являются более сложными и трудными, нем любые другие, которые приходится решать тренированному уму.
Величественный и бесконечный мир расстилается вокруг. И каждый человек - тоже мир, сложный и неповторимый. Разными путями стремимся мы исследовать этот мир, понять основные принципы его строения и регуляции, познать его устройство и функции. Научное познание опирается на следующие исследовательские приемы: морфологический метод, физиологический эксперимент, клиническое исследование, лучевые и инструментальные методы. Однако научные знания - лишь первая основа диагностики. Эти знания - все равно, что ноты для музыканта. Однако, используя одни я те же ноты, разные музыканты при исполнении одного и того же произведения достигают разного эффекта. Вторая основа диагностики - искусство и личный опыт врача. «Наука и искусство так же связаны между собой, как легкие и сердце, так что если один орган извращен, то другой не может правильно действовать» (Л.Толстой).
Все это подчеркивает исключительную ответственность врача: ведь каждый раз у постели больного он принимает важное решение. Постоянное повышение знаний и стремление к творчеству - вот черты настоящего врача. «Мы любим все - и жар холодных числ, и дар божественных видений...» (А. Блок).
С чего начинается любая диагностика, в том числе лучевая? С глубоких и твердых знаний о строении и функциях систем и органов здорового человека во всем своеобразии его половых, возрастных, конституциональных и индивидуальных особенностей. «Для плодотворного анализа работы каждого органа необходимо прежде всего знать его нормальную деятельность» (И.П. Павлов). В связи с этим все главы III части учебника начинаются с краткого изложения лучевой анатомии и физиологии соответствующих органов.
Мечта И.П. Павлова охватить величественную деятельность головного мозга системой уравнений еще далека от воплощения. При большинстве патологических процессов диагностическая информация столь сложна и индивидуальна, что выразить ее суммой уравнений пока не удается. Тем не менее повторное рассмотрение сходных типовых реакций позволило теоретикам и клиницистам выделить типовые синдромы повреждений и заболеваний, создать некоторые образы болезней. Это - важная ступень на диагностическом пути, поэтому в каждой главе после описания нормальной картины органов рассмотрены симптомы и синдромы болезней, наиболее часто выявляемые при лучевой диагностике. Добавим лишь, что именно здесь ярко проявляются личные качества врача: его наблюдательность и способность в пестром калейдоскопе симптомов разглядеть ведущий синдром поражения. Можно поучиться у наших далеких предков. Мы имеем в виду наскальные рисунки времен неолита, в которых удивительно точно отражена общая схема (образ) явления.
Кроме того, в каждой главе дано краткое описание клинической картины немногих наиболее часто встречающихся и тяжелых заболеваний, с которыми студент должен познакомиться как на кафедре лучевой диагности-
ки и лучевой терапии, так и в процессе курирования больных в терапевтических и хирургических клиниках на старших курсах.
Собственно диагностика начинается с обследования больного, и очень важно правильно выбрать программу его проведения. Ведущим звеном в процессе распознавания болезней, конечно, остается квалифицированное клиническое обследование, но оно уже не сводится только к осмотру больного а представляет собой организованный целенаправленный процесс, который начинается с осмотра и включает применение специальных методов, среди которых видное место занимают лучевые.
В этих условиях работа врача или группы врачей должна основываться на четкой программе действий, которая предусматривает порядок применения различных способов исследования, т.е. каждый врач должен быть вооружен набором стандартных схем обследования больных. Эти схемы призваны обеспечить высокую надежность диагностики, экономию сил и средств специалистов и пациентов, приоритетное применение менее инвазивиых вмешательств и уменьшение лучевой нагрузки на больных и медицинский персонал. В связи с этим в каждой главе приведены схемы лучевого обследования при некоторых клинических и рентгенологических синдромах. Это лишь скромная попытка наметить путь комплексного лучевого обследования при наиболее часто встречающихся клинических ситуациях. Дальнейшая задача состоит в переходе от этих ограниченных схем к подлинным диагностическим алгоритмам, которые будут содержать все данные о больном.
На практике, увы, выполнение программы обследования сопряжено с определенными трудностями: различно техническое оснащение лечебных учреждений, неодинаковы знания и опыт врачей, состояние больного. «Острословы говорят, что оптимальной траекторией называется та траектория, по которой ракета никогда не летает» (Н.Н. Моисеев). И тем не менее врач должен для конкретного больного выбрать наилучший путь обследования. Отмеченные этапы входят в общую схему диагностического исследования пациента.
Данные анамнеза и клиническая картина заболевания
Установление показаний к лучевому исследованию
Выбор метода лучевого исследования и подготовка больного
Проведение лучевого исследования
Анализ изображения органа, полученного с помощью лучевых методов
Анализ функции органа, проведенный с помощью лучевых методов
Сопоставление с результатами инструментальных и лабораторных исследований
Заключение
Для того чтобы эффективно проводить лучевую диагностику и грамотно оценивать результаты лучевых исследований, необходимо придерживаться строгих методологических принципов.
Первый принцип: всякое лучевое исследование должно быть обосновано. Главным аргументом в пользу выполнения лучевой процедуры должна быть клиническая необходимость получения дополнительной информации, без которой полный индивидуальный диагноз установить невозможно.
Второй принцип: при выборе метода исследования необходимо учитывать лучевую (дозовую) нагрузку на больного. В инструктивных документах Всемирной организации здравоохранения предусмотрено, что рентгенологическое исследование должно обладать несомненной диагностической и прогностической эффективностью; в противном случае оно является напрасной тратой средств и представляет опасность для здоровья вследствие неоправданного применения радиации. При равной информативности методов нужно отдать предпочтение тому, при котором не происходит облучения больного или оно наименее значительное.
Третий принцип: при проведении лучевого исследования нужно придерживаться правила «необходимо и достаточно», избегая излишних процедур. Порядок выполнения необходимых исследований - от наиболее щадящих и необременительных к более сложным и инвазивным (от простого к сложному). Однако не нужно забывать, что иногда приходится сразу выполнять сложные диагностические вмешательства ввиду их высокой информативности и важности для планирования лечения больного.
Четвертый принцип: при организации лучевого исследования нужно учитывать экономические факторы («стоимостная эффективность методов»). Приступая к обследованию больного, врач обязан предвидеть затраты на его проведение. Стоимость некоторых лучевых исследований столь велика, что неразумное применение их может отразиться на бюджете лечебного учреждения. На первое место мы ставим пользу для больного, но при этом не имеем права игнорировать экономику лечебного дела. Не принимать ее во внимание означает неправильно организовывать работу лучевого отделения.
Наука есть лучший современный способ удовлетворения любопытства отдельных лиц за счет государства.

 *Профилактическое обследование (флюорография выполняется 1 раз в год для исключения наиболее опасной патологии легких) *Показания к применению
*Профилактическое обследование (флюорография выполняется 1 раз в год для исключения наиболее опасной патологии легких) *Показания к применению




 *Метаболические и эндокринные болезни (остеопороз, подагра, сахарный диабет, гипертиреоз и т. д.) *Показания к применению
*Метаболические и эндокринные болезни (остеопороз, подагра, сахарный диабет, гипертиреоз и т. д.) *Показания к применению
 *Болезни почек (пиелонефрит, МКБ и т. д.), при этом рентгенография выполняется с контрастом Правосторонний острый пиелонефрит *Показания к применению
*Болезни почек (пиелонефрит, МКБ и т. д.), при этом рентгенография выполняется с контрастом Правосторонний острый пиелонефрит *Показания к применению


 *Заболевания желудочно-кишечного тракта (дивертикулез кишечника, опухоли, стриктуры, грыжа пищеводного отверстия диафрагмы и т. д.). *Показания к применению
*Заболевания желудочно-кишечного тракта (дивертикулез кишечника, опухоли, стриктуры, грыжа пищеводного отверстия диафрагмы и т. д.). *Показания к применению
 *Беременность – существует вероятность негативного влияния излучения на развитие плода. *Кровотечение, открытые раны. За счет того, что сосуды и клетки красного костного мозга очень чувствительны к излучению у пациента может произойти нарушения кровотока в организме. *Общее тяжелое состояние пациента, чтобы не усугубить состояние больного. *Противопоказания к применению
*Беременность – существует вероятность негативного влияния излучения на развитие плода. *Кровотечение, открытые раны. За счет того, что сосуды и клетки красного костного мозга очень чувствительны к излучению у пациента может произойти нарушения кровотока в организме. *Общее тяжелое состояние пациента, чтобы не усугубить состояние больного. *Противопоказания к применению
 *Возраст. Детям до 14 лет не рекомендуется делать рентген, так как до периода полового созревания человеческий организм слишком подвержен воздействию рентгеновских лучей. *Ожирение. Не является противопоказанием, но избыточный вес затрудняем процесс диагностики. *Противопоказания к применению
*Возраст. Детям до 14 лет не рекомендуется делать рентген, так как до периода полового созревания человеческий организм слишком подвержен воздействию рентгеновских лучей. *Ожирение. Не является противопоказанием, но избыточный вес затрудняем процесс диагностики. *Противопоказания к применению

 * В 1880 году французские физики, братья Пьер и Поль Кюри, заметили, что при сжатии и растяжении кристалла кварца с двух сторон на его гранях, перпендикулярных направлению сжатия, появляются электрические заряды. Это явление было названо пьезоэлектричеством. Ланжевен попробовал зарядить грани кварцевого кристалла электричеством от генератора переменного тока высокой частоты. При этом он заметил, что кристалл колеблется в такт изменению напряжения. Чтобы усилить эти колебания, ученый вложил между стальными листами-электродами не одну, а несколько пластинок и добился возникновения резонанса – резкого увеличения амплитуды колебаний. Эти исследования Ланжевена позволили создавать ультразвуковые излучатели различной частоты. Позже появились излучатели на основе титаната бария, а также других кристаллов и керамики, которые могут быть любой формы и размеров.
* В 1880 году французские физики, братья Пьер и Поль Кюри, заметили, что при сжатии и растяжении кристалла кварца с двух сторон на его гранях, перпендикулярных направлению сжатия, появляются электрические заряды. Это явление было названо пьезоэлектричеством. Ланжевен попробовал зарядить грани кварцевого кристалла электричеством от генератора переменного тока высокой частоты. При этом он заметил, что кристалл колеблется в такт изменению напряжения. Чтобы усилить эти колебания, ученый вложил между стальными листами-электродами не одну, а несколько пластинок и добился возникновения резонанса – резкого увеличения амплитуды колебаний. Эти исследования Ланжевена позволили создавать ультразвуковые излучатели различной частоты. Позже появились излучатели на основе титаната бария, а также других кристаллов и керамики, которые могут быть любой формы и размеров.
 * УЛЬТРАЗВУКОВОЕ ИССЕДОВАНИЕ В настоящее время ультразвуковая диагностика получила широкое распространение. В основном при распознавании патологических изменений органов и тканей используют ультразвук частотой от 500 к. Гц до 15 МГц. Звуковые волны такой частоты обладают способностью проходить через ткани организма, отражаясь от всех поверхностей, лежащих на границе тканей разного состава и плотности. Принятый сигнал обрабатывается электронным устройством, результат выдается в виде кривой (эхограмма) или двухмерного изображения (т. н. сонограмма – ультразвуковая сканограмма).
* УЛЬТРАЗВУКОВОЕ ИССЕДОВАНИЕ В настоящее время ультразвуковая диагностика получила широкое распространение. В основном при распознавании патологических изменений органов и тканей используют ультразвук частотой от 500 к. Гц до 15 МГц. Звуковые волны такой частоты обладают способностью проходить через ткани организма, отражаясь от всех поверхностей, лежащих на границе тканей разного состава и плотности. Принятый сигнал обрабатывается электронным устройством, результат выдается в виде кривой (эхограмма) или двухмерного изображения (т. н. сонограмма – ультразвуковая сканограмма).
 * Вопросы безопасности ультразвуковых исследований изучаются на уровне международной ассоциации ультразвуковой диагностики в акушерстве и гинекологии. На сегодняшний день принято считать, что никаких отрицательных воздействий ультразвук не оказывает. * Применение ультразвукового метода диагностики безболезненно и практически безвредно, так как не вызывает реакций тканей. Поэтому противопоказаний для ультразвукового исследования не существует. Благодаря своей безвредности и простоте ультразвуковой метод имеет все преимущества при обследовании детей и беременных. * Вредно ли ультразвуковое исследование?
* Вопросы безопасности ультразвуковых исследований изучаются на уровне международной ассоциации ультразвуковой диагностики в акушерстве и гинекологии. На сегодняшний день принято считать, что никаких отрицательных воздействий ультразвук не оказывает. * Применение ультразвукового метода диагностики безболезненно и практически безвредно, так как не вызывает реакций тканей. Поэтому противопоказаний для ультразвукового исследования не существует. Благодаря своей безвредности и простоте ультразвуковой метод имеет все преимущества при обследовании детей и беременных. * Вредно ли ультразвуковое исследование?
 *ЛЕЧЕНИЕ УЛЬТРАЗВУКОМ В настоящее время лечение ультразвуковыми колебаниями получили очень большое распространение. Используется, в основном, ультразвук частотой от 22 – 44 к. Гц и от 800 к. Гц до 3 МГц. Глубина проникновения ультразвука в ткани при ультразвуковой терапии составляет от 20 до 50 мм, при этом ультразвук оказывает механическое, термическое, физико-химическое воздействие, под его влиянием активизируются обменные процессы и реакции иммунитета. Ультразвук используемых в терапии характеристик обладает выраженным обезболивающим, спазмолитическим, противовоспалительным, противоаллергическим и общетонизирующим действием, он стимулирует крово - и лимфообращение, как уже было сказано, процессы регенерации; улучшает трофику тканей. Благодаря этому ультразвуковая терапия нашла широкое применение в клинике внутренних болезней, в артрологии, дерматологии, отоларингологии и др.
*ЛЕЧЕНИЕ УЛЬТРАЗВУКОМ В настоящее время лечение ультразвуковыми колебаниями получили очень большое распространение. Используется, в основном, ультразвук частотой от 22 – 44 к. Гц и от 800 к. Гц до 3 МГц. Глубина проникновения ультразвука в ткани при ультразвуковой терапии составляет от 20 до 50 мм, при этом ультразвук оказывает механическое, термическое, физико-химическое воздействие, под его влиянием активизируются обменные процессы и реакции иммунитета. Ультразвук используемых в терапии характеристик обладает выраженным обезболивающим, спазмолитическим, противовоспалительным, противоаллергическим и общетонизирующим действием, он стимулирует крово - и лимфообращение, как уже было сказано, процессы регенерации; улучшает трофику тканей. Благодаря этому ультразвуковая терапия нашла широкое применение в клинике внутренних болезней, в артрологии, дерматологии, отоларингологии и др.
 Ультразвуковые процедуры дозируются по интенсивности используемого ультразвука и по продолжительности процедуры. Обычно применяют малые интенсивности ультразвука (0, 05 – 0, 4 Вт/см 2), реже средние (0, 5 – 0, 8 Вт/см 2). Ультразвуковую терапию можно проводить в непрерывном и импульсном режимах ультразвуковых колебаний. Чаще применяют непрерывный режим воздействия. При импульсном режиме уменьшаются тепловой эффект и общая интенсивность ультразвука. Импульсный режим рекомендуется при лечении острых заболеваний, а также для ультразвуковой терапии у детей и пожилых людей с сопутствующими заболеваниями сердечно -сосудистой системы. Ультразвук воздействует лишь на ограниченную часть тела площадью от 100 до 250 см 2, это рефлексогенные зоны или область поражения.
Ультразвуковые процедуры дозируются по интенсивности используемого ультразвука и по продолжительности процедуры. Обычно применяют малые интенсивности ультразвука (0, 05 – 0, 4 Вт/см 2), реже средние (0, 5 – 0, 8 Вт/см 2). Ультразвуковую терапию можно проводить в непрерывном и импульсном режимах ультразвуковых колебаний. Чаще применяют непрерывный режим воздействия. При импульсном режиме уменьшаются тепловой эффект и общая интенсивность ультразвука. Импульсный режим рекомендуется при лечении острых заболеваний, а также для ультразвуковой терапии у детей и пожилых людей с сопутствующими заболеваниями сердечно -сосудистой системы. Ультразвук воздействует лишь на ограниченную часть тела площадью от 100 до 250 см 2, это рефлексогенные зоны или область поражения.
 Внутриклеточные жидкости меняют электропроводность и кислотность, изменяется проницаемость клеточных мембран. Некоторое представление об этих событиях дает обработка крови ультразвуком. После такой обработки кровь приобретает новые свойства – активизируются защитные силы организма, повышается его сопротивляемость инфекциям, радиации, даже стрессу. Эксперименты на животных показывают, что ультразвук не оказывает мутагенного или канцерогенного действия на клетки – время его воздействия и интенсивность настолько незначительны, что такой риск практически сводится к нулю. И, тем не менее, врачи, основываясь на многолетнем опыте использования ультразвука, установили некоторые противопоказания для ультразвуковой терапии. Это – острые интоксикации, болезни крови, ишемическая болезнь сердца со стенокардией, тромбофлебит, склонность к кровотечениям, пониженное артериальное давление, органические заболевания Центральной Нервной Системы, выраженные невротические и эндокринные расстройства. После многолетних дискуссий, приняли, что при беременности ультразвуковое лечение назначать также не рекомендуется.
Внутриклеточные жидкости меняют электропроводность и кислотность, изменяется проницаемость клеточных мембран. Некоторое представление об этих событиях дает обработка крови ультразвуком. После такой обработки кровь приобретает новые свойства – активизируются защитные силы организма, повышается его сопротивляемость инфекциям, радиации, даже стрессу. Эксперименты на животных показывают, что ультразвук не оказывает мутагенного или канцерогенного действия на клетки – время его воздействия и интенсивность настолько незначительны, что такой риск практически сводится к нулю. И, тем не менее, врачи, основываясь на многолетнем опыте использования ультразвука, установили некоторые противопоказания для ультразвуковой терапии. Это – острые интоксикации, болезни крови, ишемическая болезнь сердца со стенокардией, тромбофлебит, склонность к кровотечениям, пониженное артериальное давление, органические заболевания Центральной Нервной Системы, выраженные невротические и эндокринные расстройства. После многолетних дискуссий, приняли, что при беременности ультразвуковое лечение назначать также не рекомендуется.
 *За последние 10 лет появилось огромное количество новых лекарственных препаратов, выпускаемых в виде аэрозолей. Они часто используются при респираторных заболеваниях, хронических аллергиях, для вакцинации. Аэрозольные частицы размером от 0, 03 до 10 мкм применяют для ингаляции бронхов и легких, для обработки помещений. Их получают с помощью ультразвука. Если такие аэрозольные частицы зарядить в электрическом поле, то возникают еще более равномерно рассеивающиеся (т. н. высокодисперсные) аэрозоли. Обработав ультразвуком лекарственные растворы, получают эмульсии и суспензии, которые долго не расслаиваются и сохраняют фармакологические свойства. *Ультразвук в помощь фармакологам.
*За последние 10 лет появилось огромное количество новых лекарственных препаратов, выпускаемых в виде аэрозолей. Они часто используются при респираторных заболеваниях, хронических аллергиях, для вакцинации. Аэрозольные частицы размером от 0, 03 до 10 мкм применяют для ингаляции бронхов и легких, для обработки помещений. Их получают с помощью ультразвука. Если такие аэрозольные частицы зарядить в электрическом поле, то возникают еще более равномерно рассеивающиеся (т. н. высокодисперсные) аэрозоли. Обработав ультразвуком лекарственные растворы, получают эмульсии и суспензии, которые долго не расслаиваются и сохраняют фармакологические свойства. *Ультразвук в помощь фармакологам.
 *Весьма перспективной оказалась и транспортировка липосом – жировых микрокапсул, заполненных лекарственными препаратами, в ткани, предварительно обработанные ультразвуком. В тканях, подогретых ультразвуком до 42 – 45*С, сами липосомы разрушаются, а лекарственное вещество попадает внутрь клеток сквозь мембраны, ставшие проницаемыми под действием ультразвука. Липосомный транспорт чрезвычайно важен при лечении некоторых острых воспалительных заболеваний, а также в химиотерапии опухолей, поскольку лекарства концентрируются только в определенной области, почти не затрагивая другие ткани. *Ультразвук в помощь фармакологам.
*Весьма перспективной оказалась и транспортировка липосом – жировых микрокапсул, заполненных лекарственными препаратами, в ткани, предварительно обработанные ультразвуком. В тканях, подогретых ультразвуком до 42 – 45*С, сами липосомы разрушаются, а лекарственное вещество попадает внутрь клеток сквозь мембраны, ставшие проницаемыми под действием ультразвука. Липосомный транспорт чрезвычайно важен при лечении некоторых острых воспалительных заболеваний, а также в химиотерапии опухолей, поскольку лекарства концентрируются только в определенной области, почти не затрагивая другие ткани. *Ультразвук в помощь фармакологам.


 *Контрастная рентгенография – это целая группа методов рентгенологического исследования, отличительной особенностью которых является использование в ходе исследования рентгеноконтрастных препаратов для повышения диагностической ценности снимков. Чаще всего контрастирование применяется для исследования полых органов, когда необходимо оценить их локализацию и объём, структурные особенности их стенок, функциональные характеристики.
*Контрастная рентгенография – это целая группа методов рентгенологического исследования, отличительной особенностью которых является использование в ходе исследования рентгеноконтрастных препаратов для повышения диагностической ценности снимков. Чаще всего контрастирование применяется для исследования полых органов, когда необходимо оценить их локализацию и объём, структурные особенности их стенок, функциональные характеристики.
 Данные методы широко используются при рентгенологическом исследовании желудочнокишечного тракта, органов мочевыделительной системы (урография), оценке локализации и распространённости свищевых ходов (фистулография), особенностей строения сосудистой системы и эффективности кровотока (ангиография) и т. д.
Данные методы широко используются при рентгенологическом исследовании желудочнокишечного тракта, органов мочевыделительной системы (урография), оценке локализации и распространённости свищевых ходов (фистулография), особенностей строения сосудистой системы и эффективности кровотока (ангиография) и т. д.
 *Контрастирование может быть инвазивным, когда контрастное вещество вводится в полость организма (внутримышечно, внутривенно, внутриартериально) с повреждением кожного покрова, слизистых оболочек, или неинвазивным, когда контрастное вещество глотается или нетравматично вводится по другим естественным путям.
*Контрастирование может быть инвазивным, когда контрастное вещество вводится в полость организма (внутримышечно, внутривенно, внутриартериально) с повреждением кожного покрова, слизистых оболочек, или неинвазивным, когда контрастное вещество глотается или нетравматично вводится по другим естественным путям.
 * Рентгеноконтрастные вещества (препараты) – это категория диагностических средств, отличающихся по способности поглощать рентгеновское излучение от биологических тканей. Их используют для выделения структур органов и систем, не выявляемых или плохо выявляемых при обычной рентгенографии, рентгеноскопии, компьютерной томографии. * Рентгеноконтрастные вещества подразделяют на две группы. К первой группе относят препараты, поглощающие рентгеновское излучение слабее тканей тела (рентгенонегативные), ко второй – поглощающие рентгеновское излучение в значительно большей степени, чем биологические ткани (рентгенопозитивные).
* Рентгеноконтрастные вещества (препараты) – это категория диагностических средств, отличающихся по способности поглощать рентгеновское излучение от биологических тканей. Их используют для выделения структур органов и систем, не выявляемых или плохо выявляемых при обычной рентгенографии, рентгеноскопии, компьютерной томографии. * Рентгеноконтрастные вещества подразделяют на две группы. К первой группе относят препараты, поглощающие рентгеновское излучение слабее тканей тела (рентгенонегативные), ко второй – поглощающие рентгеновское излучение в значительно большей степени, чем биологические ткани (рентгенопозитивные).
 *Рентгенонегативными веществами являются газы: двуокись углерода (СО 2), закись азота (N 2 О), воздух, кислород. Их используют для контрастирования пищевода, желудка, двенадцатиперстной и толстой кишки самостоятельно или в комплексе с рентгенопозитивными веществами (так называемое двойное контрастирование), для выявления патологии вилочковой железы и пищевода (пневмомедиастинум), при рентгенографии крупных суставов (пневмоартрография).
*Рентгенонегативными веществами являются газы: двуокись углерода (СО 2), закись азота (N 2 О), воздух, кислород. Их используют для контрастирования пищевода, желудка, двенадцатиперстной и толстой кишки самостоятельно или в комплексе с рентгенопозитивными веществами (так называемое двойное контрастирование), для выявления патологии вилочковой железы и пищевода (пневмомедиастинум), при рентгенографии крупных суставов (пневмоартрография).

 *Сульфат бария наиболее широко применяют при рентгеноконтрастных исследованиях желудочнокишечного тракта. Его используют в виде водной взвеси, в которую для повышения стабильности взвеси, большей адгезии со слизистой оболочкой, улучшения вкусовых качеств также добавляют стабилизаторы, противовспенивающие и дубящие вещества, вкусовые добавки.
*Сульфат бария наиболее широко применяют при рентгеноконтрастных исследованиях желудочнокишечного тракта. Его используют в виде водной взвеси, в которую для повышения стабильности взвеси, большей адгезии со слизистой оболочкой, улучшения вкусовых качеств также добавляют стабилизаторы, противовспенивающие и дубящие вещества, вкусовые добавки.
 *При подозрении на инородное тело в пищеводе применяют густую пасту сульфата бария, которую дают проглотить больному. В целях ускорения прохождения сульфата бария, например при исследовании тонкой кишки, его вводят в охлажденном виде либо добавляют к нему лактозу.
*При подозрении на инородное тело в пищеводе применяют густую пасту сульфата бария, которую дают проглотить больному. В целях ускорения прохождения сульфата бария, например при исследовании тонкой кишки, его вводят в охлажденном виде либо добавляют к нему лактозу.
 *Среди йодсодержащих рентгеноконтрастных веществ в основном используют водорастворимые органические соединения йода и йодированные масла. * Наиболее широко применяют водорастворимые органические соединения йода, в частности верографин, урографин, йодамид, триомбраст. При внутривенном введении эти препараты в основном выделяются почками, на чем основана методика урографии, позволяющая получить отчетливое изображение почек, мочевых путей, мочевого пузыря.
*Среди йодсодержащих рентгеноконтрастных веществ в основном используют водорастворимые органические соединения йода и йодированные масла. * Наиболее широко применяют водорастворимые органические соединения йода, в частности верографин, урографин, йодамид, триомбраст. При внутривенном введении эти препараты в основном выделяются почками, на чем основана методика урографии, позволяющая получить отчетливое изображение почек, мочевых путей, мочевого пузыря.
 * Водорастворимые органические йодсодержащие контрастные вещества применяют также при всех основных видах ангиографии, рентгенологических исследованиях верхнечелюстных (гайморовых) пазух, протока поджелудочной железы, выводных протоков слюнных желез, фистулографии
* Водорастворимые органические йодсодержащие контрастные вещества применяют также при всех основных видах ангиографии, рентгенологических исследованиях верхнечелюстных (гайморовых) пазух, протока поджелудочной железы, выводных протоков слюнных желез, фистулографии
 * Жидкие органические соединения йода в смеси с носителями вязкости (перабродил, йодурон В, пропилйодон, хитраст), относительно быстро выделяемые из бронхиального дерева, используют для бронхографии, йодорганические соединения применяют при лимфографии, а также для контрастирования оболочечных пространств спинного мозга и вентрикулографии
* Жидкие органические соединения йода в смеси с носителями вязкости (перабродил, йодурон В, пропилйодон, хитраст), относительно быстро выделяемые из бронхиального дерева, используют для бронхографии, йодорганические соединения применяют при лимфографии, а также для контрастирования оболочечных пространств спинного мозга и вентрикулографии


 *Органические йодсодержащие вещества, особенно водорастворимые, вызывают побочные эффекты (тошноту, рвоту, крапивницу, зуд, бронхоспазм, отек гортани, отек Квинке, коллапс, нарушение ритма сердца и др.), выраженность которых в значительной мере определяется способом, местом и скоростью введения, дозой препарата, индивидуальной чувствительностью пациента и другими факторами *Разработаны современные рентгеноконтрастные вещества, оказывающие значительно менее выраженное побочное действие. Это так называемые димерные и неионные водорастворимые органические йодзамещенные соединения (йопамидол, йопромид, омнипак и др.), которые вызывают значительно меньше осложнений, особенно при ангиографии.
*Органические йодсодержащие вещества, особенно водорастворимые, вызывают побочные эффекты (тошноту, рвоту, крапивницу, зуд, бронхоспазм, отек гортани, отек Квинке, коллапс, нарушение ритма сердца и др.), выраженность которых в значительной мере определяется способом, местом и скоростью введения, дозой препарата, индивидуальной чувствительностью пациента и другими факторами *Разработаны современные рентгеноконтрастные вещества, оказывающие значительно менее выраженное побочное действие. Это так называемые димерные и неионные водорастворимые органические йодзамещенные соединения (йопамидол, йопромид, омнипак и др.), которые вызывают значительно меньше осложнений, особенно при ангиографии.
 Использование йодсодержащих препаратов противопоказано у больных с повышенной чувствительностью к йоду, с тяжелыми нарушениями функции печени и почек, при острых инфекционных болезнях. При появлении осложнений в результате применения рентгеноконтрастных препаратов показаны экстренные противоаллергические меры – антигистаминные средства, препараты кортикостероидов, внутривенное введение раствора тиосульфата натрия, при падении АД – противошоковая терапия.
Использование йодсодержащих препаратов противопоказано у больных с повышенной чувствительностью к йоду, с тяжелыми нарушениями функции печени и почек, при острых инфекционных болезнях. При появлении осложнений в результате применения рентгеноконтрастных препаратов показаны экстренные противоаллергические меры – антигистаминные средства, препараты кортикостероидов, внутривенное введение раствора тиосульфата натрия, при падении АД – противошоковая терапия.



 *Магнитно-резонансные томографы *Низкопольные (напряженность магнитного поля 0, 02 -0, 35 Т) *Среднепольные (напряженность магнитного поля 0, 35 - 1, 0 Т) *Высокопольные (напряженность магнитного поля 1, 0 Т и выше – как правило, более 1, 5 Т)
*Магнитно-резонансные томографы *Низкопольные (напряженность магнитного поля 0, 02 -0, 35 Т) *Среднепольные (напряженность магнитного поля 0, 35 - 1, 0 Т) *Высокопольные (напряженность магнитного поля 1, 0 Т и выше – как правило, более 1, 5 Т)
 *Магнитно-резонансные томографы *Магнит, создающий постоянное магнитное поле высокой напряженности (для создания эффекта ЯМР) *Радиочастотная катушка, генерирующая и принимающая радиочастотные импульсы (поверхностные и объемные) *Градиентная катушка (для управления магнитным полем в целях получения МР-срезов) *Блок обработки информации (компьютер)
*Магнитно-резонансные томографы *Магнит, создающий постоянное магнитное поле высокой напряженности (для создания эффекта ЯМР) *Радиочастотная катушка, генерирующая и принимающая радиочастотные импульсы (поверхностные и объемные) *Градиентная катушка (для управления магнитным полем в целях получения МР-срезов) *Блок обработки информации (компьютер)
 * Магнитно-резонансные томографы Типы магнитов Преимущества 1) низкое энергопотребление 2) низкие эксплуатационные Постоянные расходы 3) малое поле неуверенного приема 1) низкая стоимость Резистивные 2) низкая масса (электромаг 3) возможность управления ниты) полем 1) высокая напряженность поля Сверхпрово 2) высокая однородность поля дящие 3) низкое энергопотребление Недостатки 1) ограниченная напряженность поля (до 0, 3 Т) 2) высокая масса 3) нет возможности управления полем 1) высокое энергопотребление 2) ограниченная напряженность поля (до 0, 2 Т) 3) большое поле неуверенного приема 1) высокая стоимость 2) высокие расходы 3) техническая сложность
* Магнитно-резонансные томографы Типы магнитов Преимущества 1) низкое энергопотребление 2) низкие эксплуатационные Постоянные расходы 3) малое поле неуверенного приема 1) низкая стоимость Резистивные 2) низкая масса (электромаг 3) возможность управления ниты) полем 1) высокая напряженность поля Сверхпрово 2) высокая однородность поля дящие 3) низкое энергопотребление Недостатки 1) ограниченная напряженность поля (до 0, 3 Т) 2) высокая масса 3) нет возможности управления полем 1) высокое энергопотребление 2) ограниченная напряженность поля (до 0, 2 Т) 3) большое поле неуверенного приема 1) высокая стоимость 2) высокие расходы 3) техническая сложность


 *Т 1 и Т 2 -взвешенные изображения Т 1 -взвешенное изображение: ликвор гипоинтенсивный Т 2 -взвешенное изображение: ликвор гиперинтенсивный
*Т 1 и Т 2 -взвешенные изображения Т 1 -взвешенное изображение: ликвор гипоинтенсивный Т 2 -взвешенное изображение: ликвор гиперинтенсивный



 *Контрастные вещества для МРТ *Парамагнетики – повышают интенсивность МР-сигнала за счет укорочения времени Т 1 -релаксации и являются «позитивными» агентами для контрастирования – внеклеточные (соединения ДТПА, ЭДТА и их производных – с Mn и Gd) – внутриклеточные (Mn-ДПДФ, Mn. Cl 2) – рецепторные *Суперпарамагнетики – снижают интенсивность МР-сигнала за счет удлинения времени Т 2 -релаксации и являются «негативными» агентами для контрастирования – комплексы и взвеси Fe 2 O 3
*Контрастные вещества для МРТ *Парамагнетики – повышают интенсивность МР-сигнала за счет укорочения времени Т 1 -релаксации и являются «позитивными» агентами для контрастирования – внеклеточные (соединения ДТПА, ЭДТА и их производных – с Mn и Gd) – внутриклеточные (Mn-ДПДФ, Mn. Cl 2) – рецепторные *Суперпарамагнетики – снижают интенсивность МР-сигнала за счет удлинения времени Т 2 -релаксации и являются «негативными» агентами для контрастирования – комплексы и взвеси Fe 2 O 3

 *Преимущества магнитнорезонансной томографии * Самая высокая разрешающая способность среди всех методов медицинской визуализации * * Отсутствие лучевой нагрузки * Дополнительные возможности (МР-ангиография, трехмерная реконструкция, МРТ с контрастированием и др.) Возможность получения первичных диагностических изображений в разных плоскостях (аксиальной, фронтальной, сагиттальной и др.)
*Преимущества магнитнорезонансной томографии * Самая высокая разрешающая способность среди всех методов медицинской визуализации * * Отсутствие лучевой нагрузки * Дополнительные возможности (МР-ангиография, трехмерная реконструкция, МРТ с контрастированием и др.) Возможность получения первичных диагностических изображений в разных плоскостях (аксиальной, фронтальной, сагиттальной и др.)
 *Недостатки магнитнорезонансной томографии *Низкая доступность, высокая стоимость *Длительное время МР-сканирования (сложность исследования подвижных структур) *Невозможность исследования пациентов с некоторыми металлоконструкциями (ферро- и парамагнитными) *Сложность оценки большого объема визуальной информации (граница нормы и патологии)
*Недостатки магнитнорезонансной томографии *Низкая доступность, высокая стоимость *Длительное время МР-сканирования (сложность исследования подвижных структур) *Невозможность исследования пациентов с некоторыми металлоконструкциями (ферро- и парамагнитными) *Сложность оценки большого объема визуальной информации (граница нормы и патологии)

 Одним из современных методов диагностирования различных заболеваний является компьютерная томография (КТ, Энгельс, Саратов). Компьютерная томография - метод послойного сканирования исследуемых участков организма. На основе данных о поглощении тканями рентгеновских лучей компьютер создает изображение необходимого органа в любой выбранной плоскости. Метод применяется для детального исследования внутренних органов, сосудов, костей и суставов.
Одним из современных методов диагностирования различных заболеваний является компьютерная томография (КТ, Энгельс, Саратов). Компьютерная томография - метод послойного сканирования исследуемых участков организма. На основе данных о поглощении тканями рентгеновских лучей компьютер создает изображение необходимого органа в любой выбранной плоскости. Метод применяется для детального исследования внутренних органов, сосудов, костей и суставов.

 КТ-миелография - метод, сочетающий возможности КТ и миелографии. Его относят к инвазивным методам получения изображений, так как необходимо введение контрастного вещества в субарахноидальное пространство. В отличие от рентгеновской миелографии при КТ -миелографии требуется меньшее количество контрастного вещества. В настоящее время КТ -миелографию используют в стационарных условиях, чтобы определять проходимость ликворных пространств спинного и головного мозга, окклюзирующие процессы, различные типы назальной ликвореи, диагностировать кистозные процессы интракраниальной и позвоночно-паравертебральной локализации.
КТ-миелография - метод, сочетающий возможности КТ и миелографии. Его относят к инвазивным методам получения изображений, так как необходимо введение контрастного вещества в субарахноидальное пространство. В отличие от рентгеновской миелографии при КТ -миелографии требуется меньшее количество контрастного вещества. В настоящее время КТ -миелографию используют в стационарных условиях, чтобы определять проходимость ликворных пространств спинного и головного мозга, окклюзирующие процессы, различные типы назальной ликвореи, диагностировать кистозные процессы интракраниальной и позвоночно-паравертебральной локализации.

 Компьютерная ангиография по своей информативности приближается к обычной ангиографии и в отличие от обычной ангиографии осуществляется без сложных хирургических манипуляций, связанных с проведением внутрисосудистого катетера к исследуемому органу. Преимуществом КТангиографии является то, что она позволяет проводить исследование в амбулаторных условиях в течение 40 -50 минут, полностью исключает риск возникновения осложнений от хирургических манипуляций, уменьшает лучевую нагрузку на пациента и снижает стоимость исследования.
Компьютерная ангиография по своей информативности приближается к обычной ангиографии и в отличие от обычной ангиографии осуществляется без сложных хирургических манипуляций, связанных с проведением внутрисосудистого катетера к исследуемому органу. Преимуществом КТангиографии является то, что она позволяет проводить исследование в амбулаторных условиях в течение 40 -50 минут, полностью исключает риск возникновения осложнений от хирургических манипуляций, уменьшает лучевую нагрузку на пациента и снижает стоимость исследования.
 Высокое разрешение спиральной КТ позволяет проводить построение объёмных (3 D) моделей сосудистой системы. По мере совершенствования аппаратуры скорость исследования постоянно сокращается. Так, время регистрации данных при КТ ангиографии сосудов шеи и головного мозга на 6 -спиральном сканере занимает от 30 до 50 с, а на 16 -спиральном - 15 -20 с. В настоящее время это исследование, включая 3 Dобработку, проводят практически в реальном времени.
Высокое разрешение спиральной КТ позволяет проводить построение объёмных (3 D) моделей сосудистой системы. По мере совершенствования аппаратуры скорость исследования постоянно сокращается. Так, время регистрации данных при КТ ангиографии сосудов шеи и головного мозга на 6 -спиральном сканере занимает от 30 до 50 с, а на 16 -спиральном - 15 -20 с. В настоящее время это исследование, включая 3 Dобработку, проводят практически в реальном времени.

 * Исследование органов брюшной полости (печени, желчного пузыря, поджелудочной железы) проводится натощак. * За полчаса до исследования проводится контрастирование петель тонкого кишечника для лучшего обзора головки поджелудочной железы и гепатобилиарной зоны (необходимо выпить от одного до трёх стаканов раствора контрастного вещества). * При исследовании органов малого таза необходимо сделать две очистительные клизмы: за 6 -8 часов и за 2 часа до исследования. Перед исследованием в течении часа пациенту необходимо выпить большое количество жидкости для заполнения мочевого пузыря. *Подготовка
* Исследование органов брюшной полости (печени, желчного пузыря, поджелудочной железы) проводится натощак. * За полчаса до исследования проводится контрастирование петель тонкого кишечника для лучшего обзора головки поджелудочной железы и гепатобилиарной зоны (необходимо выпить от одного до трёх стаканов раствора контрастного вещества). * При исследовании органов малого таза необходимо сделать две очистительные клизмы: за 6 -8 часов и за 2 часа до исследования. Перед исследованием в течении часа пациенту необходимо выпить большое количество жидкости для заполнения мочевого пузыря. *Подготовка
 *В ходе рентгеновской компьютерной томографии пациент подвергается воздействию рентгеновских лучей, как и при обычной рентгенографии, но суммарная доза облучения обычно выше. Поэтому, РКТ должна проводиться только по медицинским показаниям. Нежелательно проведение РКТ в период беременности и без особой необходимости маленьким детям. *Воздействие ионизирующего облучения
*В ходе рентгеновской компьютерной томографии пациент подвергается воздействию рентгеновских лучей, как и при обычной рентгенографии, но суммарная доза облучения обычно выше. Поэтому, РКТ должна проводиться только по медицинским показаниям. Нежелательно проведение РКТ в период беременности и без особой необходимости маленьким детям. *Воздействие ионизирующего облучения

 *Рентгеновские кабинеты различного назначения должны иметь обязательный набор передвижных и индивидуальных средств радиационной защиты, приведенных в приложении 8 Сан. Пи. Н 2. 6. 1. 1192 -03 «Гигиенические требования к устройству и эксплуатации рентгеновских кабинетов, аппаратов и проведению рентгенологических исследований» .
*Рентгеновские кабинеты различного назначения должны иметь обязательный набор передвижных и индивидуальных средств радиационной защиты, приведенных в приложении 8 Сан. Пи. Н 2. 6. 1. 1192 -03 «Гигиенические требования к устройству и эксплуатации рентгеновских кабинетов, аппаратов и проведению рентгенологических исследований» .
 *Рентгеновские кабинеты должны располагаться централизовано на стыках стационара и поликлиники в медицинских учреждениях. Допускается размещение таких кабинетов в пристроях жилых домов и на цокольных этажах.
*Рентгеновские кабинеты должны располагаться централизовано на стыках стационара и поликлиники в медицинских учреждениях. Допускается размещение таких кабинетов в пристроях жилых домов и на цокольных этажах.
 * Для защиты персонала используют следующие гигиенические требования: для мед. персонала средняя годовая эффективная доза 20 м 3 в(0, 02 зиверта) или эффективная доза за трудовой срок (50 лет) – 1 зиверт.
* Для защиты персонала используют следующие гигиенические требования: для мед. персонала средняя годовая эффективная доза 20 м 3 в(0, 02 зиверта) или эффективная доза за трудовой срок (50 лет) – 1 зиверт.
 * Для практически здоровых людей годовая эффективная доза при проведении профилактических медицинских рентгенологических исследований не должна превышать 1 м 3 в (0, 001 зиверт)
* Для практически здоровых людей годовая эффективная доза при проведении профилактических медицинских рентгенологических исследований не должна превышать 1 м 3 в (0, 001 зиверт)
 Защита от рентгеновского излучения позволяет обезопасить человека только при использовании аппарата в медицинских учреждениях. На сегодняшний день имеется несколько видов защитных средств, которые делятся на группы: средства коллективной защиты, они имеют два подвида: стационарные и передвижные; средства от попадания прямых неиспользуемых лучей; приспособления для обслуживающего персонала; защитные средства, предназначенные для пациентов.
Защита от рентгеновского излучения позволяет обезопасить человека только при использовании аппарата в медицинских учреждениях. На сегодняшний день имеется несколько видов защитных средств, которые делятся на группы: средства коллективной защиты, они имеют два подвида: стационарные и передвижные; средства от попадания прямых неиспользуемых лучей; приспособления для обслуживающего персонала; защитные средства, предназначенные для пациентов.
 * Время пребывания в сфере источника рентгеновского излучения должно быть минимально. Расстояние от источника рентгеновских лучей. При диагностических исследованиях минимальное расстояние между фокусом рентгеновской трубки и исследуемым составляет 35 см (кожно-фокусное расстояние). Это расстояние обеспечивается автоматически конструкцией просвечивающего и съемочного устройства
* Время пребывания в сфере источника рентгеновского излучения должно быть минимально. Расстояние от источника рентгеновских лучей. При диагностических исследованиях минимальное расстояние между фокусом рентгеновской трубки и исследуемым составляет 35 см (кожно-фокусное расстояние). Это расстояние обеспечивается автоматически конструкцией просвечивающего и съемочного устройства
 * Стены и перегородки состоят из 2 -3 слоев шпаклевки, окрашены специальной медицинской краской. Полы так же выполнены послойно из специальных материалов.
* Стены и перегородки состоят из 2 -3 слоев шпаклевки, окрашены специальной медицинской краской. Полы так же выполнены послойно из специальных материалов.
 * Потолки гидроизолируются, выкладываются в 2 -3 слоя из спец. материалов со свинцом. Окрашиваются медицинской краской. Достаточное освещение.
* Потолки гидроизолируются, выкладываются в 2 -3 слоя из спец. материалов со свинцом. Окрашиваются медицинской краской. Достаточное освещение.
 * Дверь в рентген-кабинете должна быть металлической с листом свинца. Цвет (как правило) белый или серый с обязательным знаком «опасность» . Рамы окон должны быть выполнены из тех же материалов.
* Дверь в рентген-кабинете должна быть металлической с листом свинца. Цвет (как правило) белый или серый с обязательным знаком «опасность» . Рамы окон должны быть выполнены из тех же материалов.
 * Для индивидуальной защиты используются: защитный фартук, воротник, жилет, юбка, очки, шапочка, перчатки с обязательным свинцовым покрытием.
* Для индивидуальной защиты используются: защитный фартук, воротник, жилет, юбка, очки, шапочка, перчатки с обязательным свинцовым покрытием.
 * К передвижным средствам защиты относятся: малая и большая ширмы как для персонала так и для пациентов, защитный экран или штора, сделанные из металла или специальной ткани с листом свинца.
* К передвижным средствам защиты относятся: малая и большая ширмы как для персонала так и для пациентов, защитный экран или штора, сделанные из металла или специальной ткани с листом свинца.
 При эксплуатации приборов в рентгенкабинете все должно работать исправно, соответствовать регламентированным указаниям по использованию приборов. Обязательны маркировки используемых инструментов.
При эксплуатации приборов в рентгенкабинете все должно работать исправно, соответствовать регламентированным указаниям по использованию приборов. Обязательны маркировки используемых инструментов.

 Однофотонная эмиссионная компьютерная томография особенно широко используется в кардиологической и неврологической практике. Метод основан на вращении вокруг тела пациента обычной гамма-камеры. Регистрация излучения в различных точках окружности позволяет реконструировать секционное изображение. *ОФЭКТ
Однофотонная эмиссионная компьютерная томография особенно широко используется в кардиологической и неврологической практике. Метод основан на вращении вокруг тела пациента обычной гамма-камеры. Регистрация излучения в различных точках окружности позволяет реконструировать секционное изображение. *ОФЭКТ

 ОФЭКТ применяется в кардиологии, неврологии, урологии, в пульмонологии, для диагностики опухолей головного мозга, при сцинтиграфии рака молочной железы, заболеваний печени и сцинтиграфии скелета. Данная технология позволяет формировать 3 D-изображения, в отличие от сцинтиграфии, использующей тот же принцип создания гамма-фотонов, но создающей лишь двухмерную проекцию.
ОФЭКТ применяется в кардиологии, неврологии, урологии, в пульмонологии, для диагностики опухолей головного мозга, при сцинтиграфии рака молочной железы, заболеваний печени и сцинтиграфии скелета. Данная технология позволяет формировать 3 D-изображения, в отличие от сцинтиграфии, использующей тот же принцип создания гамма-фотонов, но создающей лишь двухмерную проекцию.

 В ОФЭКТ применяются радиофармпрепараты, меченные радиоизотопами, ядра которых при каждом акте радиоактивного распада испускают только один гамма-квант (фотон) (для сравнения, в ПЭТ используются радиоизотопы, испускающие позитроны)
В ОФЭКТ применяются радиофармпрепараты, меченные радиоизотопами, ядра которых при каждом акте радиоактивного распада испускают только один гамма-квант (фотон) (для сравнения, в ПЭТ используются радиоизотопы, испускающие позитроны)
 *ПЭТ Позитронная эмиссионная томография основывается на использовании испускаемых радионуклидами позитронов. Позитроны, имея одинаковую массу с электронами, заряжены положительно. Испускаемый позитрон сразу же взаимодействует с ближайшим электроном, что приводит к возникновению двух гамма-фотонов, распространяющихся в противоположных направлениях. Эти фотоны регистрируются специальными детекторами. Информация затем передается на компьютер и преобразуется в цифровое изображение.
*ПЭТ Позитронная эмиссионная томография основывается на использовании испускаемых радионуклидами позитронов. Позитроны, имея одинаковую массу с электронами, заряжены положительно. Испускаемый позитрон сразу же взаимодействует с ближайшим электроном, что приводит к возникновению двух гамма-фотонов, распространяющихся в противоположных направлениях. Эти фотоны регистрируются специальными детекторами. Информация затем передается на компьютер и преобразуется в цифровое изображение.
 Позитроны возникают при позитронном бетараспаде радионуклида, входящего в состав радиофармпрепарата, который вводится в организм перед исследованием.
Позитроны возникают при позитронном бетараспаде радионуклида, входящего в состав радиофармпрепарата, который вводится в организм перед исследованием.
 ПЭТ позволяет осуществлять количественную оценку концентрации радионуклидов и тем самым изучать метаболические процессы в тканях.
ПЭТ позволяет осуществлять количественную оценку концентрации радионуклидов и тем самым изучать метаболические процессы в тканях.
 Выбор подходящего РФП позволяет изучать с помощью ПЭТ такие разные процессы, как метаболизм, транспорт веществ, лиганд-рецепторные взаимодействия, экспрессию генов и т. д. Использование РФП, относящихся к различным классам биологически активных соединений, делает ПЭТ достаточно универсальным инструментом современной медицины. Поэтому разработка новых РФП и эффективных методов синтеза уже зарекомендовавших себя препаратов в настоящее время становится ключевым этапом в развитии метода ПЭТ.
Выбор подходящего РФП позволяет изучать с помощью ПЭТ такие разные процессы, как метаболизм, транспорт веществ, лиганд-рецепторные взаимодействия, экспрессию генов и т. д. Использование РФП, относящихся к различным классам биологически активных соединений, делает ПЭТ достаточно универсальным инструментом современной медицины. Поэтому разработка новых РФП и эффективных методов синтеза уже зарекомендовавших себя препаратов в настоящее время становится ключевым этапом в развитии метода ПЭТ.

 *
*
 Сцинтиграфия - (от лат. scinti - сверкать и греч. grapho - изображать, писать) метод функциональной визуализации, заключающийся во введении в организм радиоактивных изотопов (РФП) и получении двумерного изображения путём определения испускаемого ими излучения
Сцинтиграфия - (от лат. scinti - сверкать и греч. grapho - изображать, писать) метод функциональной визуализации, заключающийся во введении в организм радиоактивных изотопов (РФП) и получении двумерного изображения путём определения испускаемого ими излучения
 Радиоактивные индикаторы нашли своё применение в медицине с 1911, их родоначальником стал Дьердя де Хевеш, за что получил Нобелевскую премию. С пятидесятых годов направление стало активно развиваться, в практику вошли радионуклиды, появилась возможность наблюдать их скопление в нужном органе, распределение по нёму. Во 2 половине XX века при развитии технологий создания крупных кристаллов был создан новый прибор – гамма-камера, использование которой позволило получать изображения – сцинтиграммы. Этот метод и получил название сцинтиграфии.
Радиоактивные индикаторы нашли своё применение в медицине с 1911, их родоначальником стал Дьердя де Хевеш, за что получил Нобелевскую премию. С пятидесятых годов направление стало активно развиваться, в практику вошли радионуклиды, появилась возможность наблюдать их скопление в нужном органе, распределение по нёму. Во 2 половине XX века при развитии технологий создания крупных кристаллов был создан новый прибор – гамма-камера, использование которой позволило получать изображения – сцинтиграммы. Этот метод и получил название сцинтиграфии.
 *Суть метода Данный метод диагностики заключается в следующем: пациенту вводят, чаще всего внутривенно, препарат, который состоит из молекулы-вектора и молекулы-маркера. Молекула-вектор обладает сродством к определенному органу или целой системе. Именно она отвечает за то, чтобы маркер сконцентрировался именно там, где необходимо. Молекула-маркер обладает способностью испускать γ-лучи, которые, в свою очередь, улавливаются сцинтиляционной камерой и трансформируются в читаемый результат.
*Суть метода Данный метод диагностики заключается в следующем: пациенту вводят, чаще всего внутривенно, препарат, который состоит из молекулы-вектора и молекулы-маркера. Молекула-вектор обладает сродством к определенному органу или целой системе. Именно она отвечает за то, чтобы маркер сконцентрировался именно там, где необходимо. Молекула-маркер обладает способностью испускать γ-лучи, которые, в свою очередь, улавливаются сцинтиляционной камерой и трансформируются в читаемый результат.
 *Получаемые изображения Статические - в результате получается плоское (двумерное) изображение. Таким методом чаще всего исследуют кости, щитовидную железу и т. д. Динамические - результат сложения нескольких статических, получения динамических кривых (например при исследовании функции почек, печени, желчного пузыря) ЭКГ-синхронизированное исследование - ЭКГсинхронизация позволяет в томографическом режиме визуализировать сократительную функцию сердца.
*Получаемые изображения Статические - в результате получается плоское (двумерное) изображение. Таким методом чаще всего исследуют кости, щитовидную железу и т. д. Динамические - результат сложения нескольких статических, получения динамических кривых (например при исследовании функции почек, печени, желчного пузыря) ЭКГ-синхронизированное исследование - ЭКГсинхронизация позволяет в томографическом режиме визуализировать сократительную функцию сердца.
 Иногда к Сцинтиграфии относят родственный метод однофотонной эмиссионной компьютерной томографии (ОФЕКТ), который позволяет получать томограммы (трёхмерные изображения). Чаще всего таким образом исследуют сердце (миокарда), головной мозг
Иногда к Сцинтиграфии относят родственный метод однофотонной эмиссионной компьютерной томографии (ОФЕКТ), который позволяет получать томограммы (трёхмерные изображения). Чаще всего таким образом исследуют сердце (миокарда), головной мозг
 *Ипользование метода Сцинтиграфия показана при подозрении на наличие какой-то патологии, при уже существующем и выявленном ранее заболевании, для уточнения степени повреждения органов, функциональной активности патологического очага и оценки эффективности проведённого лечения
*Ипользование метода Сцинтиграфия показана при подозрении на наличие какой-то патологии, при уже существующем и выявленном ранее заболевании, для уточнения степени повреждения органов, функциональной активности патологического очага и оценки эффективности проведённого лечения
 *Объекты исследования железы внутренней секреции кроветворная система спинной и головной мозг (диагностика инфекционных заболеваний мозга, болезни Альцгеймера, болезни Паркинсона) лимфатическая система лёгкие сердечно-сосудистая система (исследование сократительной способности миокарда, обнаружение ишемических очагов, выявление тромбоэмболии лёгочной артерии) органы пищеварения органы выделительной системы костная система (диагностика переломов, воспалений, инфекций, опухолей костной ткани)
*Объекты исследования железы внутренней секреции кроветворная система спинной и головной мозг (диагностика инфекционных заболеваний мозга, болезни Альцгеймера, болезни Паркинсона) лимфатическая система лёгкие сердечно-сосудистая система (исследование сократительной способности миокарда, обнаружение ишемических очагов, выявление тромбоэмболии лёгочной артерии) органы пищеварения органы выделительной системы костная система (диагностика переломов, воспалений, инфекций, опухолей костной ткани)
 Изотопы специфичны для определенного органа, поэтому для выявления патологии различных органов используются разные радиофармакологические препараты. Для исследования сердца используется Таллий-201 , Технеций-99 m, щитовидной железы – Йод-123, легких – технеций-99 m, Йод-111, печени – Технеций-97 m, и так далее
Изотопы специфичны для определенного органа, поэтому для выявления патологии различных органов используются разные радиофармакологические препараты. Для исследования сердца используется Таллий-201 , Технеций-99 m, щитовидной железы – Йод-123, легких – технеций-99 m, Йод-111, печени – Технеций-97 m, и так далее
 *Критерии выбора РФП Основным критерием при выборе является соотношение диагностическая ценность/минимальная лучевая нагрузка, которое может проявляться в следующем: Препарат должен быстро достигать исследуемого органа, равномерно распределяться в нем и также быстро и полностью выводиться из организма. Период полураспада у радиоактивной части молекулы должен быть достаточно коротким, чтобы радионуклид не представлял вреда для здоровья пациента. Излучение, которое является характеристическим для данного препарата, должно быть удобно для регистрации. Радиофармацевтические препараты не должны содержать примесей, токсических для человека, и не должны генерировать продукты распада с длительным периодом разложения
*Критерии выбора РФП Основным критерием при выборе является соотношение диагностическая ценность/минимальная лучевая нагрузка, которое может проявляться в следующем: Препарат должен быстро достигать исследуемого органа, равномерно распределяться в нем и также быстро и полностью выводиться из организма. Период полураспада у радиоактивной части молекулы должен быть достаточно коротким, чтобы радионуклид не представлял вреда для здоровья пациента. Излучение, которое является характеристическим для данного препарата, должно быть удобно для регистрации. Радиофармацевтические препараты не должны содержать примесей, токсических для человека, и не должны генерировать продукты распада с длительным периодом разложения
 *Исследования, требующие специальной подготовки 1. Функциональное исследование щитовидной железы с помощью 131 йодида натрия В течение 3 -х месяцев перед проведением исследования пациентам запрещается: проведение рентгеноконтрастного исследования; прием препаратов, содержащих йод; за 10 дней до исследования отмяются седативные препараты, содержащие йод в высоких концентрациях Больной направляется в отделение радиоизотопной диагностики утром натощак. Через 30 минут после приема радиоактивного йода больной может завтракать
*Исследования, требующие специальной подготовки 1. Функциональное исследование щитовидной железы с помощью 131 йодида натрия В течение 3 -х месяцев перед проведением исследования пациентам запрещается: проведение рентгеноконтрастного исследования; прием препаратов, содержащих йод; за 10 дней до исследования отмяются седативные препараты, содержащие йод в высоких концентрациях Больной направляется в отделение радиоизотопной диагностики утром натощак. Через 30 минут после приема радиоактивного йода больной может завтракать
 2. Сцинтиграфия щитовидной железы с помощью 131 -йодида натрия Больной направляется в отделение утром натощак. Через 30 минут после приема радиоактивного йода больному дают обычный завтрак. Сцинтиграфию щитовидной железы проводят через 24 часа после приема препарата. 3. Сцинтиграфия миокарда с помощью 201 -таллия хлорида Проводится натощак. 4. Динамическая сцинтиграфия желчевыводящих протоков с хида Исследование проводится натощак. Медсестра стационара приносит в отделение радиоизотопной диагностики 2 сырых яйца. 5. Сцинтиграфия костной системы с пирофосфатом Больной в сопровождении медсестры направляется в отделение изотопной диагностики для проведения внутривенного введения препарата утром. Исследование проводится через 3 часа. Перед началом исследования больной должен опорожнить мочевой пузырь.
2. Сцинтиграфия щитовидной железы с помощью 131 -йодида натрия Больной направляется в отделение утром натощак. Через 30 минут после приема радиоактивного йода больному дают обычный завтрак. Сцинтиграфию щитовидной железы проводят через 24 часа после приема препарата. 3. Сцинтиграфия миокарда с помощью 201 -таллия хлорида Проводится натощак. 4. Динамическая сцинтиграфия желчевыводящих протоков с хида Исследование проводится натощак. Медсестра стационара приносит в отделение радиоизотопной диагностики 2 сырых яйца. 5. Сцинтиграфия костной системы с пирофосфатом Больной в сопровождении медсестры направляется в отделение изотопной диагностики для проведения внутривенного введения препарата утром. Исследование проводится через 3 часа. Перед началом исследования больной должен опорожнить мочевой пузырь.
 *Исследования, не требующие специальной подготовки Сцинтиграфия печени Радиометрическое исследование опухолей кожи. Ренография и сцинтиграфия почек Ангиография почек и брюшной аорты, сосудов шеи и головного мозга Сцинтиграфия поджелудочной железы. Сцинтиграфия легких. ОЦК (определение объема циркулирующей крови) Трансмиссионно-эмиссионное исследование сердца, легких и крупных сосудов Сцинтиграфия щитовидной железы с помощью пертехнетата Флебография Лимфография Определение фракции выброса
*Исследования, не требующие специальной подготовки Сцинтиграфия печени Радиометрическое исследование опухолей кожи. Ренография и сцинтиграфия почек Ангиография почек и брюшной аорты, сосудов шеи и головного мозга Сцинтиграфия поджелудочной железы. Сцинтиграфия легких. ОЦК (определение объема циркулирующей крови) Трансмиссионно-эмиссионное исследование сердца, легких и крупных сосудов Сцинтиграфия щитовидной железы с помощью пертехнетата Флебография Лимфография Определение фракции выброса
 *Противопоказания Абсолютным противопоказанием является аллергия на вещества, входящие в состав используемого радиофармацевтического препарата. Относительное противопоказание – беременность. Исследование пациентки кормящей грудью допускается, только важно не возобновлять кормление раньше 24 часов после обследования, точнее после введения препарата
*Противопоказания Абсолютным противопоказанием является аллергия на вещества, входящие в состав используемого радиофармацевтического препарата. Относительное противопоказание – беременность. Исследование пациентки кормящей грудью допускается, только важно не возобновлять кормление раньше 24 часов после обследования, точнее после введения препарата
 *Побочные эффекты Аллергические реакции на радиоактивные вещества Временное повышение или снижение артериального давления Частые позывы к мочеиспусканию
*Побочные эффекты Аллергические реакции на радиоактивные вещества Временное повышение или снижение артериального давления Частые позывы к мочеиспусканию
 *Положительные моменты исследования Возможность определить не только внешний вид органа, но и нарушение функций, которое зачастую проявляется гораздо раньше, нежели органические поражения. При таком исследовании результат фиксируется не в виде статической двухмерной картинки, а в виде динамических кривых, томограмм или электрокардиограмм. Исходя из первого пункта, становится очевидным, что сцинтиграфия позволяет количественно оценить поражение органа или системы. Это метод практически не требует подготовки со стороны пациента. Зачастую рекомендуется лишь соблюдать определенную диету и прекратить прием лекарственных препаратов, которые могут мешать визуализации
*Положительные моменты исследования Возможность определить не только внешний вид органа, но и нарушение функций, которое зачастую проявляется гораздо раньше, нежели органические поражения. При таком исследовании результат фиксируется не в виде статической двухмерной картинки, а в виде динамических кривых, томограмм или электрокардиограмм. Исходя из первого пункта, становится очевидным, что сцинтиграфия позволяет количественно оценить поражение органа или системы. Это метод практически не требует подготовки со стороны пациента. Зачастую рекомендуется лишь соблюдать определенную диету и прекратить прием лекарственных препаратов, которые могут мешать визуализации
 *
*
 Радиология интервенционная - раздел медицинской радиологии, разрабатывающий научные основы и клиническое применение лечебных и диагностических манипуляций, осуществляемых под контролем лучевого исследования. Формирование Р. и. стало возможным с внедрением в медицину электроники, автоматики, телевидения, вычислительной техники.
Радиология интервенционная - раздел медицинской радиологии, разрабатывающий научные основы и клиническое применение лечебных и диагностических манипуляций, осуществляемых под контролем лучевого исследования. Формирование Р. и. стало возможным с внедрением в медицину электроники, автоматики, телевидения, вычислительной техники.
 Оперативные вмешательства, выполняемые с помощью интервенцион ной радиологии, можно разделить на следующие группы: *восстановление просвета суженных трубчатых структур (артерий, желчевыводящих путей, различных отделов желудочно-кишечного тракта); *дренирование полостных образований во внутренних органах; *окклюзия просвета сосудов *Цели применения
Оперативные вмешательства, выполняемые с помощью интервенцион ной радиологии, можно разделить на следующие группы: *восстановление просвета суженных трубчатых структур (артерий, желчевыводящих путей, различных отделов желудочно-кишечного тракта); *дренирование полостных образований во внутренних органах; *окклюзия просвета сосудов *Цели применения
 Показания к интервенционным вмешательствам весьма широки, что связано с многообразием задач, которые могут быть решены с помощью методов интервенционной радиологии. Общими противопоказаниями являются тяжелое состояние больного, острые инфекционные болезни, психические расстройства, декомпенсация функций сердечнососудистой системы, печени, почек, при использовании йодсодержащих рентгеноконтрастных веществ - повышенная чувствительность к препаратам йода. *Показания
Показания к интервенционным вмешательствам весьма широки, что связано с многообразием задач, которые могут быть решены с помощью методов интервенционной радиологии. Общими противопоказаниями являются тяжелое состояние больного, острые инфекционные болезни, психические расстройства, декомпенсация функций сердечнососудистой системы, печени, почек, при использовании йодсодержащих рентгеноконтрастных веществ - повышенная чувствительность к препаратам йода. *Показания
 Развитие интервенционной радиолоии потребовало создания специализированного кабинета в составе отделения лучевой диагностики. Чаще всего это ангиографический кабинет для внутриполостных и внутрисосудистых исследований, обслуживаемый рентгенохирургической бригадой, и состав которой входят рентгенохирург, анестезиолог, специалист по ультразвуковой диагностике, операционная сестра, рентгенолаборант, санитарка, фотолаборант. Работники рентгенохирургической бригады должны владеть методами интенсивной терапии и реанимации.
Развитие интервенционной радиолоии потребовало создания специализированного кабинета в составе отделения лучевой диагностики. Чаще всего это ангиографический кабинет для внутриполостных и внутрисосудистых исследований, обслуживаемый рентгенохирургической бригадой, и состав которой входят рентгенохирург, анестезиолог, специалист по ультразвуковой диагностике, операционная сестра, рентгенолаборант, санитарка, фотолаборант. Работники рентгенохирургической бригады должны владеть методами интенсивной терапии и реанимации.

 Рентгеноэндоваскулярные вмешательства, получившие наибольшее признание, представляют собой внутрисосудистые диагностические и лечебные манипуляции, осуществляемые под рентгеновским контролем. Основными их видами являются рентгеноэндоваскулярная дилатация, или ангиопластика, рентгеноэндоваскулярное протезирование и рентгеноэндоваскулярная окклюзия
Рентгеноэндоваскулярные вмешательства, получившие наибольшее признание, представляют собой внутрисосудистые диагностические и лечебные манипуляции, осуществляемые под рентгеновским контролем. Основными их видами являются рентгеноэндоваскулярная дилатация, или ангиопластика, рентгеноэндоваскулярное протезирование и рентгеноэндоваскулярная окклюзия
 Экстравазальные интервенционные вмешательства включают эндобронхиальные, эндобилиарные, эндоэзофагальные, эндоуринальные и другие манипуляции. К рентгеноэндобронхиальным вмешательствам относят катетеризацию бронхиального дерева, выполняемую под контролем рентгенотелевизионного просвечивания, с целью получения материала для морфологических исследований из недоступных для бронхоскопа участков. При прогрессирующих стриктурах трахеи, при размягчении хрящей трахеи и бронхов осуществляют эндопротезирование использованием временных и постоянных металлических и нитиноловых протезов.
Экстравазальные интервенционные вмешательства включают эндобронхиальные, эндобилиарные, эндоэзофагальные, эндоуринальные и другие манипуляции. К рентгеноэндобронхиальным вмешательствам относят катетеризацию бронхиального дерева, выполняемую под контролем рентгенотелевизионного просвечивания, с целью получения материала для морфологических исследований из недоступных для бронхоскопа участков. При прогрессирующих стриктурах трахеи, при размягчении хрящей трахеи и бронхов осуществляют эндопротезирование использованием временных и постоянных металлических и нитиноловых протезов.
 * В 1986 году Рентген открыл новый вид излучения, и уже в этот же год талантливым ученым удалось сделать рентгеноконтрастными сосуды различных органов трупа. Однако ограниченные технические возможности в течение некоторого времени препятствовали развитию ангиографии сосудов. * В настоящее время ангиография сосудов – это достаточно новый, но интенсивно развивающийся высокотехнологический метод диагностики разнообразных заболеваний сосудов и органов человека.
* В 1986 году Рентген открыл новый вид излучения, и уже в этот же год талантливым ученым удалось сделать рентгеноконтрастными сосуды различных органов трупа. Однако ограниченные технические возможности в течение некоторого времени препятствовали развитию ангиографии сосудов. * В настоящее время ангиография сосудов – это достаточно новый, но интенсивно развивающийся высокотехнологический метод диагностики разнообразных заболеваний сосудов и органов человека.
 * На стандартных рентгеновских снимках невозможно увидеть ни артерии, ни вены, ни лимфатические сосуды, ни тем более капилляры, поскольку они поглощают излучение, так же, как и окружающие их мягкие ткани. Поэтому для того, чтобы можно было рассмотреть сосуды и оценить их состояние, применяются специальные методы ангиографии с введением особых рентгеноконтрастных препаратов.
* На стандартных рентгеновских снимках невозможно увидеть ни артерии, ни вены, ни лимфатические сосуды, ни тем более капилляры, поскольку они поглощают излучение, так же, как и окружающие их мягкие ткани. Поэтому для того, чтобы можно было рассмотреть сосуды и оценить их состояние, применяются специальные методы ангиографии с введением особых рентгеноконтрастных препаратов.
 В зависимости от локализации пораженной вены различают несколько видов ангиографии: 1. Церебральная ангиография – исследование сосудов головного мозга. 2. Грудная аортография – исследование аорты и ее ветвей. 3. Ангиопульмонография – изображение легочных сосудов. 4. Брюшная аортография – исследование аорты брюшного отдела. 5. Почечная артериография - выявление опухолей, травм почек и МКБ. 6. Периферическая артериография – оценка состояния артерий конечностей при травмах и окклюзионных заболеваниях. 7. Портография - исследование воротной вены печени. 8. Флебография – исследование сосудов конечностей для определения характера венозного кровотока. 9. Флуоресцентная ангиография – исследование сосудов, применяемое в офтальмологии. *Виды ангиографии
В зависимости от локализации пораженной вены различают несколько видов ангиографии: 1. Церебральная ангиография – исследование сосудов головного мозга. 2. Грудная аортография – исследование аорты и ее ветвей. 3. Ангиопульмонография – изображение легочных сосудов. 4. Брюшная аортография – исследование аорты брюшного отдела. 5. Почечная артериография - выявление опухолей, травм почек и МКБ. 6. Периферическая артериография – оценка состояния артерий конечностей при травмах и окклюзионных заболеваниях. 7. Портография - исследование воротной вены печени. 8. Флебография – исследование сосудов конечностей для определения характера венозного кровотока. 9. Флуоресцентная ангиография – исследование сосудов, применяемое в офтальмологии. *Виды ангиографии
 Ангиография применяется для выявления патологий кровеносных сосудов нижних конечностей, в частности стеноз (сужение) или закупорку (окклюзию) артерий, вен и лимфатических путей. Данный метод применяется для: * выявления атеросклеротических изменений в кровеносных путях, * диагностики заболеваний сердца, * оценки функционирования почек; * выявления опухолей, кист, аневризм, тромбов, артериовенозных шунтов; * диагностики болезней сетчатки глаз; * предоперационного исследования перед хирургией на открытом мозге ил сердце. *Показания к исследованию
Ангиография применяется для выявления патологий кровеносных сосудов нижних конечностей, в частности стеноз (сужение) или закупорку (окклюзию) артерий, вен и лимфатических путей. Данный метод применяется для: * выявления атеросклеротических изменений в кровеносных путях, * диагностики заболеваний сердца, * оценки функционирования почек; * выявления опухолей, кист, аневризм, тромбов, артериовенозных шунтов; * диагностики болезней сетчатки глаз; * предоперационного исследования перед хирургией на открытом мозге ил сердце. *Показания к исследованию
 Метод противопоказан при: * венографии тромбофлебита; * острых инфекционных и воспалительных заболеваниях; * психических заболеваниях; * аллергических реакциях на йодсодержащие препараты или контрастное вещество; * выраженной почечной, печеночной и сердечной недостаточности; * тяжелом состоянии пациента; * дисфункции щитовидной железы; * венерических заболеваниях. Метод противопоказан больным с нарушениями свертываемости крови, а также беременным женщинам из-за негативного воздействия ионизирующей радиации на плод. *Противопоказания
Метод противопоказан при: * венографии тромбофлебита; * острых инфекционных и воспалительных заболеваниях; * психических заболеваниях; * аллергических реакциях на йодсодержащие препараты или контрастное вещество; * выраженной почечной, печеночной и сердечной недостаточности; * тяжелом состоянии пациента; * дисфункции щитовидной железы; * венерических заболеваниях. Метод противопоказан больным с нарушениями свертываемости крови, а также беременным женщинам из-за негативного воздействия ионизирующей радиации на плод. *Противопоказания
 1. Ангиография сосудов является инвазивной процедурой, которая требует врачебный контроль состояния пациента до и после диагностической манипуляции. Из-за этих особенностей, требуется госпитализация больного в стационар и проведение лабораторных исследований: общий анализ крови, мочи, биохимический анализ крови, определение группы крови и резус фактора и ряда других тестов по показаниям. Человеку рекомендуется прекратить принимать ряд препаратов, которые влияют на свертывающую систему крови (например, аспирин) за несколько дней до осуществления процедуры. *Подготовка к исследованию
1. Ангиография сосудов является инвазивной процедурой, которая требует врачебный контроль состояния пациента до и после диагностической манипуляции. Из-за этих особенностей, требуется госпитализация больного в стационар и проведение лабораторных исследований: общий анализ крови, мочи, биохимический анализ крови, определение группы крови и резус фактора и ряда других тестов по показаниям. Человеку рекомендуется прекратить принимать ряд препаратов, которые влияют на свертывающую систему крови (например, аспирин) за несколько дней до осуществления процедуры. *Подготовка к исследованию
 2. Пациенту рекомендуется воздержаться от приема пищи за 6 -8 часов до начала диагностической процедуры. 3. Сама процедура проводится с применением местных анестетиков, также человеку накануне старта теста обычно назначают седативные (успокоительные) препараты. 4. Перед тем, как провести ангиографию, каждому пациенту делают пробу на аллергическую реакцию к препаратам, используемым при контрастировании. *Подготовка к исследованию
2. Пациенту рекомендуется воздержаться от приема пищи за 6 -8 часов до начала диагностической процедуры. 3. Сама процедура проводится с применением местных анестетиков, также человеку накануне старта теста обычно назначают седативные (успокоительные) препараты. 4. Перед тем, как провести ангиографию, каждому пациенту делают пробу на аллергическую реакцию к препаратам, используемым при контрастировании. *Подготовка к исследованию
 * После предварительной обработки растворами антисептиков по местным обезболиванием выполняют небольшой разрез кожи и находят необходимую артерию. Выполняют ее прокол специальной иглой и через эту иглу вводят металлический проводник до нужного уровня. По этому проводнику до заданной точки вводят специальный катетер, и проводник вместе с иглой удаляют. Все манипуляции, происходящие внутри сосуда, происходят строго под контролем рентгенотелевидения. Через катетер вводят в сосуд рентгеноконтрастное вещество и в этот же момент проводят серию рентгеновских снимков, при необходимости изменяя положение пациента. *Методика ангиографии
* После предварительной обработки растворами антисептиков по местным обезболиванием выполняют небольшой разрез кожи и находят необходимую артерию. Выполняют ее прокол специальной иглой и через эту иглу вводят металлический проводник до нужного уровня. По этому проводнику до заданной точки вводят специальный катетер, и проводник вместе с иглой удаляют. Все манипуляции, происходящие внутри сосуда, происходят строго под контролем рентгенотелевидения. Через катетер вводят в сосуд рентгеноконтрастное вещество и в этот же момент проводят серию рентгеновских снимков, при необходимости изменяя положение пациента. *Методика ангиографии
 *После окончания процедуры катетер удаляют, а на область прокола накладывают очень тугую стерильную повязку. Введенное в сосуд вещество покидает организм через почки в течение суток. А сама процедура продолжается около 40 минут. *Методика ангиографии
*После окончания процедуры катетер удаляют, а на область прокола накладывают очень тугую стерильную повязку. Введенное в сосуд вещество покидает организм через почки в течение суток. А сама процедура продолжается около 40 минут. *Методика ангиографии
 * Состояние пациента после процедуры * Больному в течение суток показан постельный режим. За самочувствием пациента следит лечащий доктор, который выполняет измерение температуры тела и осмотр области инвазивного вмешательства. На другой день повязку снимают и при удовлетворительном состоянии человека и отсутствии кроизлияния в районе прокола его отпускают домой. * Для абсолютного большинства людей ангиографическое исследование не несет никакого риска. По имеющимся данным, угроза осложнений при осуществлении ангиографии не превышает 5%.
* Состояние пациента после процедуры * Больному в течение суток показан постельный режим. За самочувствием пациента следит лечащий доктор, который выполняет измерение температуры тела и осмотр области инвазивного вмешательства. На другой день повязку снимают и при удовлетворительном состоянии человека и отсутствии кроизлияния в районе прокола его отпускают домой. * Для абсолютного большинства людей ангиографическое исследование не несет никакого риска. По имеющимся данным, угроза осложнений при осуществлении ангиографии не превышает 5%.
 *Осложнения Среди осложнений наиболее часто встречаются следующие: * Аллергические реакции на рентгенконтрастные вещества (в частности йодсодержащие, поскольку они используются чаще всего) * Болезненные ощущения, отечности и гематомы на месте введения катетера * Кровотечение после пункции * Нарушение функционирования почек вплоть до развития почечной недостаточности * Травма сосуда или тканей сердца * Нарушение сердечного ритма * Развитие сердечнососудистой недостаточности * Инфаркт или инсульт
*Осложнения Среди осложнений наиболее часто встречаются следующие: * Аллергические реакции на рентгенконтрастные вещества (в частности йодсодержащие, поскольку они используются чаще всего) * Болезненные ощущения, отечности и гематомы на месте введения катетера * Кровотечение после пункции * Нарушение функционирования почек вплоть до развития почечной недостаточности * Травма сосуда или тканей сердца * Нарушение сердечного ритма * Развитие сердечнососудистой недостаточности * Инфаркт или инсульт

Лучевая диагностика, лучевая терапия - это две составные части радиологии. В современной медицинской практике они используются все шире и чаще. Это можно объяснить их отличной информативностью.
Диагностика лучевая - это практическая дисциплина, которая изучает использование разного рода излучений с целью обнаружения и распознавания большого количества заболеваний. Она помогает изучить морфологию и функции нормальных и пораженных болезнью органов и систем человеческого организма. Существует несколько видов лучевой диагностики, и каждая из них по-своему уникальна и позволяет обнаружить болезни в разных областях организма.
Лучевая диагностика: виды
На сегодняшний день существует несколько методов лучевой диагностики. Каждый из них по-своему хорош, так как позволяет провести исследования в определенной области человеческого организма. Виды лучевой диагностики:
- Рентгенодиагностика.
- Радионуклидное исследование.
- Компьютерная томография.
- Термография.
Эти методы исследования лучевой диагностики могут позволить выдать данные о состоянии здоровья пациента только в той области, которая ими исследуется. Но существуют и более усовершенствованные методы, которые дают более подробные и обширные результаты.
Современный метод диагностирования
Современная лучевая диагностика - это одна из быстро развивающихся медицинских специальностей. Она непосредственно связана с общим прогрессом физики, математики, вычислительной техники, информатики.
Диагностика лучевая - это наука, применяющая излучения, которые помогают изучать строение и функционирование нормальных и поврежденных болезнями органов и систем человеческого организма с целью проведения профилактики и распознавания заболевания. Подобный метод диагностирования играет важную роль как в обследовании пациентов, так и в радиологических процедурах лечения, которые зависят от информации, полученной во время исследований.
Современные методы лучевой диагностики позволяют с максимальной точностью выявить патологию в конкретном органе и помочь найти лучший способ для ее лечения.
Разновидности диагностики
Инновационные методы диагностирования включают в себя большое количество диагностических визуализаций и отличаются друг от друга физическими принципами получения данных. Но общая сущность всех методик заключается в информации, которую получают путем обработки пропускаемого, испускаемого или отраженного электромагнитного излучения или механических колебаний. В зависимости от того, какие из явлений положены в основу получаемого изображения, диагностика лучевая делится на такие виды исследований:
- Рентгенодиагностика основывается на умении поглощать тканями рентгеновские лучи.
- В его основе лежит отражение пучка направленных ультразвуковых волн в тканях по направлению к датчику.
- Радионуклидное - характеризуется испусканием изотопами, которые накапливаются в тканях.
- Магнитно-резонансный метод основывается на испускании радиочастотного излучения, которое возникает во время возбуждения непарных ядер атомов в магнитном поле.
- Исследование инфракрасными лучами - самопроизвольное испускание тканями инфракрасного излучения.

Каждый из этих методов позволяет с большой точностью выявить патологию в органах человека и дает больше шансов на положительный исход лечения. Как диагностика лучевая выявляет патологию в легких, и что с ее помощью можно обнаружить?
Исследование легких
Диффузное поражение легких - это изменения в обоих органах, представляющие собой рассеянные очаги, увеличение ткани в объеме, а в некоторых случаях и объединение двух этих состояний. Благодаря рентгеновскому и компьютерному методам исследований удается определять легочные заболевания.

Только современные методы исследования позволяют быстро и точно установить диагноз и приступить к оперативному лечению в условиях стационара. В наше время современных технологий имеет большое значение лучевая диагностика легких. Поставить диагноз в соответствии с клинической картиной в большинстве случаев очень трудно. Это объясняется тем, что патологии легких сопровождаются сильными болями, острой дыхательной недостаточностью и кровоизлиянием.
Но даже в самых тяжелых случаях на помощь врачам и пациентам приходит неотложная лучевая диагностика.
В каких случаях показано проведение исследования?
Рентгеновский метод диагностики позволяет быстро выявить проблему при возникновении угрожающей жизни пациента ситуации, которая требует неотложного вмешательства. Срочная рентгенодиагностика может быть полезна во многих случаях. Чаще всего ее используют при повреждении костей и суставов, внутренних органов и мягких тканей. Очень опасны для человека травмы головы и шеи, живота и брюшной полости, грудной клетки, позвоночника, тазобедренных и длинных трубчатых костей.

Метод рентгеновского исследования назначают пациенту сразу после того, как будет проведена противошоковая терапия. Осуществлять его можно прямо в приемном отделении, используя передвижной аппарат, или же пациента доставляют в кабинет рентгена.
При травмах шеи и головы проводят обзорную рентгенограмму, при необходимости добавляют специальные снимки отдельных частей черепа. В специализированных учреждениях можно провести скорую ангиографию сосудов мозга.
При травмировании грудной клетки диагностику начинают с обзорной делают с прямого и бокового обзора. При травмах живота и таза нужно проводить обследование с использованием контрастирования.
Также срочное проводят и при других патологиях: острая боль в животе, харканье кровью и кровотечения из пищеварительного тракта. Если данных будет недостаточно для установления точного диагноза, назначают компьютерную томографию.
Редко используют рентгенодиагностику в случаях подозрения на присутствие инородных тел в дыхательных путях или пищеварительном тракте.

При всех видах повреждений и в сложных случаях, возможно, потребуется провести не только компьютерную томографию, но и магнитно-резонансную. Назначить то или иное исследование может только лечащий доктор.
Плюсы лучевой диагностики
Этот метод исследования считают одним из самых эффективных, поэтому, рассматривая его плюсы, хочется выделить такие:
- Под воздействием лучей опухолевые новообразования уменьшаются, погибает часть раковых клеток, а оставшиеся перестают делиться.
- Многие сосуды, из которых поступает питание к зарастают.
- Больше всего положительных моментов заключается в лечении некоторых видов рака: легких, яичников и вилочковой железы.
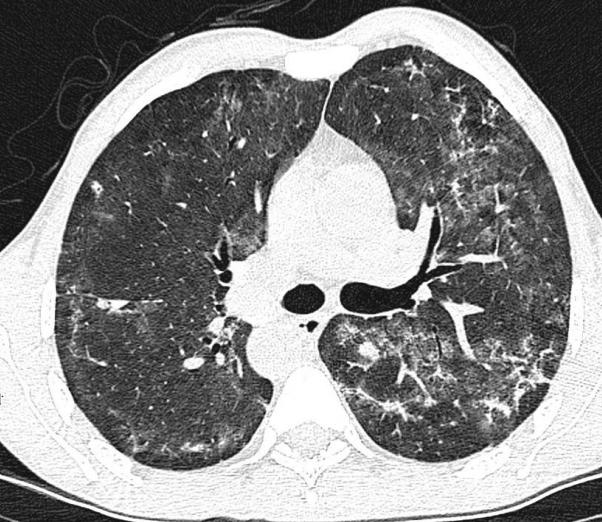
Но не только положительные стороны есть у данного метода, отрицательные также имеются.
Минусы диагностики лучевой
Большинство врачей считают, каким бы удивительным ни был этот метод исследования, свои отрицательные стороны у него также есть. К ним можно отнести:
- Побочные эффекты, которые возникают во время терапии.
- Низкая чувствительность к радиоактивному излучению таких органов, как хрящи, кости, почки и мозг.
- Максимальная чувствительность эпителия кишечника к данному облучению.

Лучевая диагностика показала хорошие результаты при выявлении патологии, но не каждому пациенту она подходит.
Противопоказания
Не всем больным с раковыми новообразованиями этот метод исследований подходит. Назначают его только в некоторых случаях:
- Наличие большого количества метастазов.
- Лучевая болезнь.
- Врастание раковых корней в крупнейшие сосуды и органы половой системы.
- Лихорадка.
- Тяжелейшее состояние пациента с выраженной интоксикацией.
- Обширное онкологическое поражение.
- Анемия, лейкопения, а также тромбоцитопения.
- Распад раковых новообразований с кровотечением.
Заключение
Лучевая диагностика применяется уже несколько лет и показала очень хорошие результаты в быстрой постановке диагнозов, особенно в сложных случаях. Благодаря ее использованию удалось определить диагнозы очень тяжелым больным. Даже несмотря на ее недостатки, других исследований, которые бы давали такие результаты, пока нет. Поэтому можно точно сказать, что в настоящее время лучевая диагностика стоит на первом месте.
Это обусловлено использованием методов исследования, основанных на высоких технологиях с применением широкого спектра электромагнитных и ультразвуковых (УЗ) колебаний.
На сегодняшний день не менее 85 % клинических диагнозов устанавливается или уточняется с помощью различных методов лучевого исследования. Данные методы успешно применяются для оценки эффективности различных видов терапевтического и хирургического лечения, а также при динамическом наблюдении за состоянием больных в процессе реабилитации.
Лучевая диагностика включает следующий комплекс методов исследования:
- традиционная (стандартная) рентгенодиагностика;
- рентгеновская компьютерная томография (РКТ);
- магнитно-резонансная томография (МРТ);
- УЗИ, ультразвуковая диагностика (УЗД);
- радиснуклидная диагностика;
- тепловидение (термография);
- интервенционная радиология.
Безусловно, с течением времени перечисленные методы исследования будут пополняться новыми способами лучевой диагностики. Данные разделы лучевой диагностики представлены в одном ряду неслучайно. Они имеют единую семиотику, в которой ведущим признаком болезни является «теневой образ».
Иными словами, лучевую диагностику объединяет скиалогия (skia - тень, logos - учение). Это особый раздел научных знаний, изучающий закономерности образования теневого изображения и разрабатывающий правила определения строения и функции органов в норме и при наличии патологии.
Логика клинического мышления в лучевой диагностике основана на правильном проведении скиалогического анализа. Он включает в себя подробную характеристику свойств теней: их положение, количество, величину, форму, интенсивность, структуру (рисунка), характер контуров и смещаемости. Перечисленные характеристики определяются четырьмя законами скиалогии:
- закон абсорбции (определяет интенсивность тени объекта в зависимости от его атомного состава, плотности, толщины, а также характера самого рентгеновского излучения);
- закон суммации теней (описывает условия формирования образа за счет суперпозиции теней сложного трехмерного объекта на плоскость);
- проекционный закон (представляет построение теневого образа с учетом того, что пучок рентгеновского излучения имеет расходящийся характер, и его сечение в плоскости приемника всегда больше, чем на уровне исследуемого объекта);
- закон тангенциалъности (определяет контурность получаемого образа).
Формируемое рентгеновское, ультразвуковое, магнитно-резонансное (MP) или другое изображение является объективным и отражает истинное морфо-функциональное состояние исследуемого органа. Трактовка врачом-специали-стом полученных данных - этап субъективного познания, точность которого зависит от уровня теоретической подготовки исследующего, способности к клиническому мышлению и опыта.
Традиционная рентгенодиагностика
Для выполнения стандартного рентгенологического исследования необходимы три составляющих:
- источник рентгеновского излучения (рентгеновская трубка);
- объект исследования;
- приемник (преобразователь) излучения.
Все методики исследования отличаются друг от друга только приемником излучения, в качестве которого используются: рентгеновская пленка, флюоресцирующий экран, полупроводниковая селеновая пластина, дозиметрический детектор.
На сегодняшний день в качестве приемника излучения основной является та или иная система детекторов. Таким образом, традиционная рентгенография целиком переходит на цифровой (дигитальный) принцип получения изображений.
Основными преимуществами традиционных методик рентгенодиагностики являются их доступность практически во всех лечебных учреждениях, высокая пропускная способность, относительная дешевизна, возможность многократных исследований, в том числе и в профилактических целях. Наибольшую практическую значимость представленные методики имеют в пульмонологии, остеологии, гастроэнтерологии.
Рентгеновская компьютерная томография
Прошло три десятилетия с того момента, как в клинической практике стала применяться РКТ. Вряд ли авторы этого метода, А. Кормак и Г. Хаунсфилд, получившие в 1979 г. Нобелевскую премию за его разработку, могли предположить, насколько быстрым окажется рост их научных идей и какую массу вопросов поставит это изобретение перед врачами-клиницистами.
Каждый компьютерный томограф состоит из пяти основных функциональных систем:
- специальный штатив, называемый гентри, в котором находятся рентгеновская трубка, механизмы для формирования узкого пучка излучения, дозиметрические детекторы, а также система сбора, преобразования и передачи импульсов на электронно-вычислительную машину (ЭВМ). В центре штатива располагается отверстие, куда помещается пациент;
- стол для пациента, который перемещает пациента внутри гентри;
- ЭВМ-накопитель и анализатор данных;
- пульт управления томографом;
- дисплей для визуального контроля и анализа изображения.
Различий в конструкциях томографов обусловлены, прежде всего, выбором способа сканирования. К настоящему времени имеется пять разновидностей (поколений) рентгеновских компьютерных томографов. Сегодня основной парк данных аппаратов представлен приборами со спиральным принципом сканирования.
Принцип работы рентгеновского компьютерного томографа заключается в том, что интересующий врача участок тела человека сканируется узким пучком рентгендвского излучения. Специальные детекторы измеряют степень его ослабления, сравнивая число фотонов на входе и выходе из исследуемого участка тела. Результаты измерения передаются в память ЭВМ, и по ним, в соответствии с законом абсорбции, вычисляются коэффициенты ослабления излучения для каждой проекции (их число может составлять от 180 до 360). В настоящее время для всех тканей и органов в норме, а также для ряда патологических субстратов разработаны коэффициенты абсорбции по шкале Хаунсфилда. Точкой отсчета в этой шкале является вода, коэффициент поглощения которой принят за ноль. Верхняя граница шкалы (+1000 ед. HU) соответствует поглощению рентгеновских лучей кортикальным слоем кости, а нижняя (-1000 ед. HU) - воздухом. Ниже в качестве примера приведены некоторые коэффициенты абсорбции для различных тканей организма и жидкостей.
Получение точной количественной информации не только о размерах, пространственном расположении органов, но и о плотностных характеристиках органов и тканей - важнейшее преимущество РКТ перед традиционными методиками.
При определении показаний к применению РКТ приходится учитывать значительное число различных, порой взаимоисключающих факторов, находя компромиссное решение в каждом конкретном случае. Вот некоторые положения, определяющие показания для данного вида лучевого исследования:
- метод является дополнительным, целесообразность его применения зависит от результатов, полученных на этапе первичного клинико-рентгенологического исследования;
- целесообразность компьютерной томографии (КТ) уточняется при сравнении ее диагностических возможностей с другими, в том числе и нелучевыми, методиками исследования;
- на выбор РКТ влияет стоимость и доступность этой методики;
- следует учитывать, что применение КТ связано с лучевой нагрузкой на пациента.
Диагностические возможности КТ, несомненно, будут расширяться по мере совершенствования аппаратуры и программного обеспечения, позволяющих выполнять исследования в условиях реального времени. Возросло ее значение при рентгенохирургических вмешательствах как инструмента контроля во время операции. Построены и начинают применяться в клинике компьютерные томографы, которые можно разместить в операционной, реанимации или палате интенсивной терапии.
Мультиспиральная компьютерная томография (МСКТ) - методика, отличающаяся от спиральной тем, что за один оборот рентгеновской трубки получается не один, а целая серия срезов (4, 16, 32, 64, 256, 320). Диагностическими преимуществами являются возможность выполнения томографии легких на одной задержке дыхания в любую из фаз вдоха и выдоха, а следовательно, отсутствие «немых» зон при исследовании подвижных объектов; доступность построения различных плоскостных и объемных реконструкций с высоким разрешением; возможность выполнения МСКТ-ангиографии; выполнение виртуальных эндоскопических исследований (бронхографии, колоноскопии, ангиоскопии).
Магнитно-резонансная томография
МРТ - один из новейших методов лучевой диагностики. Он основан на явлении так называемого ядерно-магнитного резонанса. Суть его заключается в том, что ядра атомов (прежде всего водорода), помещенные в магнитное поле, поглощают энергию, а затем способны испускать ее во внешнюю среду в виде радиоволн.
Основными компонентами MP-томографа являются:
- магнит, обеспечивающий достаточно высокую индукцию поля;
- радиопередатчик;
- приемная радиочастотная катушка;
На сегодняшний день активно развиваются следующие направления МРТ:
- МР-спектроскопия;
- МР-ангиография;
- использование специальных контрастных веществ (парамагнитных жидкостей).
Большинство MP-томографов настроено на регистрацию радиосигнала ядер водорода. Именно поэтому МРТ нашла наибольшее применение в распознавании заболеваний органов, которые содержат большое количество воды. И напротив, исследование легких и костей является менее информативным, чем, например, РКТ.
Исследование не сопровождается радиоактивным облучением пациента и персонала. Об отрицательном (с биологической точки зрения) воздействии магнитных полей с индукцией, которая применяется в современных томографах, достоверно пока ничего не известно. Определенные ограничения использования МРТ необходимо учитывать, выбирая рациональный алгоритм лучевого обследования больного. К ним относится эффект «затягивания» в магнит металлических предметов, что может вызвать сдвиг металлических имплантатов в теле пациента. В качестве примера можно привести металлические клипсы на сосудах, сдвиг которых может повлечь кровотечение, металлические конструкции в костях, позвоночнике, инородные тела в глазном яблоке и др. Работа искусственного водителя ритма сердца при МРТ также может быть нарушена, поэтому обследование таких больных не допускается.
Ультразвуковая диагностика
У ультразвуковых приборов имеется одна отличительная особенность. УЗ-дат-чик является одновременно и генератором, и приемником высокочастотных колебаний. Основа датчика - пьезоэлектрические кристаллы. Они обладают двумя свойствами: подача электрических потенциалов на кристалл приводит к его механической деформации с той же частотой, а механическое сжатие его от отраженных волн генерирует электрические импульсы. В зависимости от цели исследования, используют различные типы датчиков, которые различаются по частоте формируемого УЗ-луча, своей форме и предназначению (трансабдоминальные, внутриполостные, интраоперационные, внутрисосудистые).
Все методики УЗИ подразделяют на три группы:
- одномерное исследование (эхография в А-режиме и М-режиме);
- двухмерное исследование (ультразвуковое сканирование - В-режим);
- допплерография.
Каждая из вышеперечисленных методик имеет свои варианты и применяется в зависимости от конкретной клинической ситуации. Так, например, М-режим особенно популярен в кардиологии. Ультразвуковое сканирование (В-режим) широко используется при исследовании паренхиматозных органов. Без доппле-рографии, позволяющей определить скорость и направление тока жидкости, невозможно детальное исследование камер сердца, крупных и периферических сосудов.
УЗИ практически не имеет противопоказаний, так как считается безвредным для больного.
За последнее десятилетие данный метод претерпел небывалый прогресс, и поэтому целесообразно отдельно выделить новые перспективные направления развития этого раздела лучевой диагностики.
Цифровая УЗД предполагает использование цифрового преобразователя изображения, что обеспечивает повышение разрешающей способности аппаратов.
Трехмерная и объемная реконструкции изображений повышают диагностическую информативность за счет лучшей пространственно-анатомической визуализации.
Использование контрастных препаратов позволяет повысить эхогенность исследуемых структур и органов и достичь лучшей их визуализации. К таким препаратам относят «Эховист» (микропузырьки газа, введенные в глюкозу) и «Эхоген» (жидкость, из которой уже после введения ее в кровь выделяются микропузырьки газа).
Цветное допплеровское картирование, при котором неподвижные объекты (например, паренхиматозные органы) отображаются оттенками серой шкалы, а сосуды - в цветной шкале. При этом оттенок цвета соответствует скорости и направлению кровотока.
Интрасосудистые УЗИ не только позволяют оценить состояние сосудистой стенки, но и при необходимости выполнить лечебное воздействие (например, раздробить атеросклеротическую бляшку).
Несколько обособленно в УЗД стоит метод эхокардиографии (ЭхоКГ). Это наиболее широко применяемый метод неинвазивной диагностики заболеваний сердца, основанный на регистрации отраженного УЗ-луча от движущихся анатомических структур и реконструкции изображения в реальном масштабе времени. Различают одномерную ЭхоКГ (М-режим), двухмерную ЭхоКГ (В-режим), чреспищеводное исследование (ЧП-ЭхоКГ), допплеровскую ЭхоКГ с применением цветного картирования. Алгоритм применения этих технологий эхокардиографии позволяет получить достаточно полную информацию об анатомических структурах и о функции сердца. Становится возможным изучить стенки желудочков и предсердий в различных сечениях, неинвазивно оценить наличие зон нарушений сократимости, обнаружить клапанную регургитацию, изучить скорости потока крови с расчетом сердечного выброса (СВ), площади клапанного отверстия, а также целый ряд других параметров, имеющих важное значение, особенно в изучении пороков сердца.
Радионуклидная диагностика
Все методики радионуклидной диагностики основаны на использовании так называемых радиофармацевтических препаратов (РФП). Они представляют собой некое фармакологическое соединение, имеющее свою «судьбу», фармакокинетику в организме. Причем каждая молекула этого фармсоединения помечена гамма-излучающим радионуклидом. Однако РФП - не всегда химическое вещество. Это может быть и клетка, например эритроцит, меченный гамма-излучателем.
Существует множество радиофармпрепаратов. Отсюда и многообразие методических подходов в радионуклидной диагностике, когда применение определенного РФП диктует и конкретную методику исследования. Разработка новых и совершенствование используемых РФП - основное направление развития современной радионуклидной диагностики.
Если рассматривать классификацию методик радионуклидного исследования с точки зрения технического обеспечения, то можно выделить три группы методик.
Радиометрия. Информация представляется на дисплее электронного блока в виде цифр и сравнивается с условной нормой. Обычно таким образом исследуются медленно протекающие физиологические и патофизиологические процессы в организме (например, йод-поглотительная функция щитовидной железы).
Радиография (гамма-хронография) применяется,для изучения быстропротекающих процессов. Например, прохождение крови с введенным РФП по камерам сердца (радиокардиография), выделительная функция почек (радиоренография) и т. д. Информация представляется в виде кривых, обозначающихся как кривые «активность - время».
Гамма-томография - методика, предназначенная для получения изображения органов и систем организма. Представлена четырьмя основными вариантами:
- Сканирование. Сканер позволяет, построчно пройдя над исследуемой областью, произвести радиометрию в каждой точке и нанести информацию на бумагу в виде штрихов различного цвета и частоты. Получается статическое изображение органа.
- Сцинтиграфия. Быстродействующая гамма-камера позволяет проследить в динамике практически все процессы прохождения и накопления РФП в организме. Гамма-камера может получать информацию очень быстро (с частотой до 3 кадров в 1 с), поэтому становится возможным динамическое наблюдение. Например, исследование сосудов (ангиосцинтиграфия).
- Однофотонная эмиссионная компьютерная томография. Вращение блока детекторов вокруг объекта позволяет получить срезы исследуемого органа, что существенно повышает разрешающую способность гамма-томографии.
- Позитронная эмиссионная томография. Самый молодой способ основанный на применении РФП, меченных позитрон-излучающими радионуклидами. При их введении в организм происходит взаимодействие позитронов с ближайшими электронами (аннигиляция), в результате чего «рождаются» два гамма-кванта, разлетающиеся противоположно под углом 180°. Это излучение регистрируется томографами по принципу «совпадения» с очень точными топическими координатами.
Новым в развитии радионуклидной диагностики является появление совмещенных аппаратных систем. Сейчас в клинической практике начинает активно применяться совмещенный позитронно-эмиссионный и компьютерный томограф (ПЭТ/КТ). При этом за одну процедуру выполняется и изотопное исследование, и КТ. Одновременное получение точной структурно-анатомической информации (при помощи КТ) и функциональной (с помощью ПЭТ) существенно расширяет диагностические возможности, прежде всего в онкологии, кардиологии, неврологии и нейрохирургии.
Отдельное место в радионуклидной диагностике занимает метод радиоконкурентного анализа (радионуклидная диагностика in vitro). Одним из перспективных направлений метода радионуклидной диагностики является поиск в организме человека так называемых онкомаркеров для ранней диагностики в онкологии.
Термография
Методика термографии основана на регистрации естественного теплового излучения тела человека специальными детекторами-тепловизорами. Наиболее распространена дистанционная инфракрасная термография, хотя в настоящее время разработаны методики термографии не только в инфракрасном, но и в миллиметровом (мм) и дециметровом (дм) диапазонах длин волн.
Основным недостатком метода служит его малая специфичность по отношению к различным заболеваниям.
Интервенционная радиология
Современное развитие методик лучевой диагностики позволило использовать их не только для распознавания болезней, но и для выполнения (не прерывая исследования) необходимых лечебных манипуляций. Данные методы также называют малоинвазивной терапией или малоинвазивной хирургией.
Основными направлениями интервенционной радиологии являются:
- Рентгеноэндоваскулярная хирургия. Современные ангиографические комплексы высокотехнологичны и позволяют врачу-специалисту суперселективно достичь любого сосудистого бассейна. Становятся возможными такие вмешательства, как баллонная ангиопластика, тромбэктомия, эмболизация сосудов (при кровотечениях, опухолях), длительная регионарная инфузия и др.
- Экстравазальные (внесосудистые) вмешательства. Под контролем рентгенотелевидения, компьютерной томографии, ультразвука стало возможным выполнение дренирования абсцессов и кист в различных органах, осуществление эндобронхиального, эндобилиарного, эндоуринального и других вмешательств.
- Аспирационная биопсия под лучевым контролем. Ее используют для установления гистологической природы внутригрудных, абдоминальных, мягкотканевых образований у больных.

