Բորելիոզ հիվանդություն. Լայմի հիվանդություն. ախտանիշներ, բուժում, ախտորոշում, կանխարգելում
Աշնանը և գարնանը մեծ թվով միջատներ ակտիվանում են և կարող են մարդկանց համար վտանգավոր վիրուսներ կրել։ Տիզից առաջացող բորելիոզը տիզերի խայթոցի հետևանք է, որը փոխանցում է հիվանդության հարուցիչը։ Հիվանդության առաջին ախտանիշներով դուք պետք է գնաք հիվանդանոց, քանի որ առաջին փուլերում ավելի հեշտ է բուժել պաթոլոգիան և թույլ չտալ, որ այն վերածվի խրոնիկ միգրացիոն ձևի:
Ինչ է տիզով փոխանցվող բորելիոզը
Այս վտանգավոր հիվանդությունը բժշկության մեջ կոչվում է Լայմի հիվանդություն կամ Լայմի բորելիոզ։ Սա վարակիչ հիվանդություն է, որը փոխանցվում է ixodid տզի խայթոցի միջոցով։ Հիվանդությունը դրսևորվում է մաշկի, հոդերի վնասման տեսքով, նյարդային համակարգ, սիրտ և այլ օրգաններ։ Եթե միացված է վաղ փուլերըԵթե ձեզ հաջողվի նկատել բորելիոզի նշաններ, ապա հակաբակտերիալ միջոցների օգնությամբ կարող եք հասնել ամբողջական վերականգնման։
Եթե ախտորոշումը կատարվել է ուշ փուլերում և նշանակվել է ոչ ադեկվատ բուժման ռեժիմ, ապա Լայմ բորելիոզը կարող է դառնալ խրոնիկ և դժվար բուժելի: Հիվանդության անվանումն առաջացել է հարուցիչից՝ Բորելիա, որը փոխանցվում է տզերի միջոցով։ Լայմի հիվանդությունը կոչվում է պաթոլոգիա, քանի որ 1975 թվականին հիվանդության դեպքեր են գրանցվել ԱՄՆ-ի Լայմ փոքրիկ քաղաքում։
Բորելիոզի հարուցիչը
Borrelia mite դառնում է պաթոգեն միկրոօրգանիզմների կրող երեք տեսակի Borrelia առաջացնում է հիվանդության զարգացումը.
- Borrelia garinii;
- Borrelia burgdorferi;
- Borrelia afzelii.
- Հեռավոր Արևելք;
- Արևմտյան Սիբիր;
- Ուրալ;
- կենտրոնական շրջաններՌուսաստան;
- Եվրոպայի որոշ շրջաններ։
Այս գոտիներում Ixodid տիզերի վիրուսով վարակվածությունը, ըստ գիտնականների, հասնում է 60%-ի: Վարակման գագաթնակետը տիզից առաջացած Լայմ բորելիոզընկնում է գարնան վերջում և ամառվա սկզբին։ Սա թելադրված է ակտիվության բարձրացում ticks այս ժամանակահատվածում. Մարդը պաշտպանված չէ այս տեսակի պաթոլոգիական միկրոօրգանիզմներից, ունի բարձր զգայունություն Բորելիայի նկատմամբ, հետևաբար, երբ կծում է. բարձր ռիսկվարակ.
Մարդու իմունային համակարգը սկսում է հակամարմիններ արտադրել պաթոլոգիական միկրոօրգանիզմների դեմ, սակայն նույնիսկ բարձր մակարդակներում օրգանիզմն ի վիճակի չէ ամբողջությամբ ոչնչացնել վիրուսը։ Տիզերի բորելիոզի զարգացման հետ մեկտեղ ձևավորվում են իմունային համալիրներ, որոնք կարող են հրահրել աուտոիմուն գործընթաց(հատուկ հակամարմինները սկսում են հարձակվել մարմնի օգտակար հյուսվածքների վրա): Սա կարող է առաջացնել քրոնիկ բորելիոզ: Երբ պաթոգենը մահանում է, այն ազատվում է մարմնին թունավոր նյութերորոնք վատթարացնում են հիվանդի ինքնազգացողությունը:
Ախտանիշներ
Եթե ձեզ հաջողվի ժամանակին նկատել բորելիոզի ախտանիշները, կարող եք զգալիորեն մեծացնել հիվանդի ամբողջական վերականգնման հնարավորությունները, կրճատել թերապիայի ժամանակը և խուսափել պաթոլոգիայի վտանգավոր հետևանքներից: Հիվանդության նշանները տարբեր են՝ կախված փուլից, ընդհանուր առմամբ կան երեք.
Այս փուլում ախտանշաններն ի հայտ են գալիս ընդհանուր և տեղային մակարդակներում։ Առաջինը ներառում է հետեւյալ դրսեւորումները:
- սարսուռ;
- սրտխառնոց;
- մարմնի ջերմաստիճանի բարձրացում մինչև 38 աստիճան;
- ընդհանուր անբավարարություն;
- փսխում;
- Հազվադեպ է լինում քթից հոսող, հազ և կոկորդի ցավ։
Սկսած տեղական դրսևորումներտիզ միջատի խայթոցի տեղում կա այտուց, կարմրություն, քոր և ցավ։ Օղակաձեւ erythema է հայտնվում, որը բորելիոզի սպեցիֆիկ նշան է, այն առկա է հիվանդների 70%-ի մոտ։ Մաշկի խայթոցի տեղում հայտնվում է խիտ կարմիր գոյացություն (պապուլա), աստիճանաբար այն աճում է կողքերում և ստանում օղակի տեսք։ Հենց կենտրոնում մաշկի գույնն ավելի գունատ է, շրջանագծի եզրը՝ կարմիր հարուստ գույն, ձևավորումը փոքր-ինչ բարձրանում է մոտակա առողջ մաշկի մակերևույթից:
Էրիթեման դառնում է կլոր կամ օվալաձև ձև, տրամագիծը՝ 10-60 մմ։ Երբեմն մեծ օղակի ներսում հայտնվում են փոքր օղակներ, ավելի հաճախ դա տեղի է ունենում, եթե այտուցի չափը մեծ է: Հաճախ էրիթեման հիվանդին ցավ չի պատճառում անհանգստություն, բայց որոշ դեպքերում բողոքներ են եղել, որ թխում ու քոր է գալիս։ Հաճախ մարմնի այս արձագանքը կծում է դառնում միակ ախտանիշըտիզերով վարակված բորելիոզի առաջին փուլում, ընդհանուր հատկանիշներչի դիտարկվում.
Երկրորդային erythema հազվադեպ է նկատվում (հայտնվում է այնտեղ, որտեղ չի եղել կծում): Այտուցը տեւում է մի քանի օրից մինչեւ մի քանի ամիս, միջին արժեքը 30 օր է։ Այնուհետև այն ինքնուրույն հեռանում է, իսկ կծվածքի տեղում մնում են պիգմենտացիան և կլեպը։ Այլ դրսեւորումները ներառում են հետևյալ ռեակցիաները:
- կոնյուկտիվիտի զարգացում;
- փեթակ;
- մաշկի ցան;
- ցավոտություն ավշային հանգույցներ;
- պարանոցի մկանների խստություն;
- հոդերի և մկանների արտագաղթող ցավեր.

II փուլ
Այս շրջանը կարող է տեւել մի քանի օրից մինչեւ մի քանի ամիս։ Այս փուլը բնութագրվում է հոդերի, սրտի, մաշկի և նյարդային համակարգի վնասվածքներով: Այս փուլում առաջին փուլի բոլոր նախորդ ախտանիշները անհետանում են: Որոշ իրավիճակներում տիզերով վարակը սկսվում է անմիջապես երկրորդ փուլից, օղակային erythema չի առաջանում և բացակայում է ընդհանուր վարակիչ սինդրոմը: Երբ նյարդային համակարգի աշխատանքը խաթարվում է. հետևյալ գործընթացները:
- գանգուղեղային նյարդերի վնասում;
- լուրջ մենինգիտ;
- արմատային վնաս ողնաշարի նյարդերը;
Մենինգների բորբոքումը կամ շիճուկային մենինգիտը առաջացնում են հետևյալ ախտանիշները.
- ֆոտոֆոբիա;
- արտասանված գլխացավ;
- չափավոր լարվածություն occipital մկանները;
- նկատմամբ զգայունության բարձրացում նյարդայնացնող գործոններ;
- զգալի հոգնածություն;
- Հնարավոր անքնություն, ուշադրության և հիշողության հետ կապված խնդիրներ:
Երբ նյարդերի ֆունկցիոնալությունը խաթարվում է, առավել հաճախ տուժում է դեմքի նյարդը։ Այս համախտանիշի նշաններն են՝ աչքերի ակամա ամբողջական փակումը, դեմքի աղավաղված արտահայտությունը և բերանից սննդի ցած թափելը։ Հաճախ ախտահարումն առաջանում է դեմքի երկու կողմերում, որպես կանոն սկզբում տուժում է, հետո մյուսը։ Երբ վարակվում է տիզերով փոխանցվող վարակով, ապաքինման կանխատեսումը լավ է: Նաև երբեմն գործընթացին ներգրավված են լսողական, տեսողական, օկուլոմոտորային նյարդեր, որն արտահայտվում է լսողության ու տեսողության վատթարացման տեսքով, զարգանում է ստրաբիզմը։
Երբ ողնաշարի նյարդերը վարակվում են, մարդն ուժեղ կրակոցներ է ունենում։ Մարմնի մակարդակով նրանք բնության մեջ շրջապատված են, իսկ վերջույթներում՝ վերևից վար ուղղված։ Բուժման բացակայության դեպքում այս ախտանիշներին միանում են 1-2 շաբաթ անց մկանների վնասումը (պարեզը), ջիլային ռեֆլեքսների կորուստը և զգայական խանգարումները: Որոշ դեպքերում ուղեկցվում է նյարդային համակարգի վարակ հետևյալ ախտանիշները:
- անկայունություն, անկայունություն;
- խոսքի խանգարումներ;
- ակամա շարժումներ;
- կուլ տալու խանգարումներ;
- վերջույթների դողում;
- էպիլեպտիկ նոպաներ.
Այս փուլում հոդերի վնասը բնութագրվում է կրկնվող մոնոարթրիտով կամ օլիգոարթրիտով: Հաճախ ազդր, ծնկ, արմունկ, կոճ հոդերի. Շարժունակության սահմանափակումներ են հայտնվում ուժեղ ցավ. Երբ սիրտը վնասված է, բժիշկները հայտնաբերում են մի քանիսը կլինիկական ձևեր:
- սրտի անցկացման խանգարումներ, օրինակ, ատրիովորոքային բլոկ;
- պերիկարդիտ և միոկարդիտ - դրսևորվում է շնչառության պակասով, հաճախասրտություն, սրտի անբավարարություն:
Երկրորդ փուլում մաշկային խանգարումները ունենում են տարբեր դրսևորումներ. Այս բնույթի ամենատարածված ախտանիշները.
- երկրորդական փոքր օղակի erythema;
- ցան, ինչպես եղնջացան;
- լիմֆոցիտոմա ( կոնկրետ նշանբորելիոզ):
III փուլ
Դա տեղի է ունենում մի քանի ամիս անց, երբեմն անցնում են տարիներ այն բանից հետո, երբ տիզով փոխանցվող վարակը ներթափանցում է մարդու օրգանիզմ։ Այս փուլի համար կան մի քանի բնորոշ ախտորոշիչ դրսևորումներ.
- զարգանում է քրոնիկ արթրիտ;
- նյարդային համակարգի վնասվածք՝ պոլինևրոպաթիա, տիզային էնցեֆալիտ, էնցեֆալոմիելիտ;
- ատրոֆիկ ակրոդերմատիտ.
Հաճախ բորելիոզը ազդում է մարմնի համակարգերից միայն մեկի վրա, ուստի նկատվում է մաշկի, միացությունների կամ նյարդային համակարգի վնաս: Համակցված վնասի հնարավորությունը նշվում է ժամանակի ընթացքում: Քրոնիկ արթրիտազդում է ինչպես փոքր, այնպես էլ մեծ հոդերի վրա: Պաթոլոգիան բնութագրվում է ռեցիդիվներով, ուստի տեղի է ունենում աստիճանական դեֆորմացիա և աճառ հյուսվածքօստեոպորոզը զարգանում է ոսկրային կառուցվածքներ. Մոտակա մկանները ներգրավված են (քրոնիկ միոզիտ): Ատրոֆիկ ակրոդերմատիտը դրսևորվում է հետևյալ կերպ.
- կապտավուն կարմիր բծեր արմունկների, ներբանների, ձեռքերի հետևի վրա;
- այտուցվածություն, մաշկի խտացում տուժած տարածքներում;
- Երբ գործընթացը կրկնվում է, մաշկը ատրոֆիայի է ենթարկվում և վերածվում է հյուսվածքային թղթի:
Երրորդ փուլում նյարդային համակարգը յուրօրինակ կերպով է արձագանքում վարակի տարածմանը։ Ախտանիշները ներառում են հետևյալը. տարբեր տարածքներ:
- համակարգում - անհավասարակշռություն;
- զգայուն – տարբեր տեսակի ցավեր, զգայունության բարձրացում կամ նվազում, պարեստեզիա;
- շարժիչ - պարեզ;
- մտավոր - մտածողության, հիշողության խանգարումներ, ինտելեկտի թուլացում;
- հուզական – դեպրեսիա, անտարբերություն:

Բորելիոզ երեխաների մոտ
Որպես կանոն, պաթոլոգիան ախտորոշվում է 7 տարեկանից բարձր երեխաների մոտ։ Նախադպրոցական տարիքերեխայի վրա հազվադեպ է տիզ փոխանցվող վարակը, նույնիսկ միջատի (վարակի կրող) կողմից խայթոցից հետո: Կլինիկական դրսևորումները և ընթացքի բնույթը նույնն են, ինչ մեծահասակների մոտ, սակայն երեխաների մոտ ավելի հաճախ զարգանում են մենինգիտի ախտանիշներ՝ որպես նյարդային համակարգի վնասման նշան։ Տարեց մարդկանց մոտ ծայրամասային նեֆրոպաթիայի զարգացման հավանականությունը մեծ է: Կենտրոնական նյարդային համակարգի վնասման պատճառով երեխան ապաքինվելուց հետո կարող է ունենալ ասթենովեգետատիվ ռեակցիաներ.
- քնի խանգարումներ;
- ավելացել է գրգռվածությունը;
- տրամադրության անկայունություն.
Ախտորոշում
Ախտորոշումը հիմնված է կլինիկական տվյալների վրա, որը պետք է առկա լինի տիզերի խայթոցի պատմության և օղակաձև էրիթեմայի տեսքով: Վերջնական որոշումընդունում է լաբորատոր հետազոտության մեթոդների հիման վրա. Այն դեպքերում, երբ այտուցը չի հայտնվում, և առաջին փուլն ընթանում է առանց ակնհայտ ախտանիշների, թեստերը մնում են միակ հուսալի մեթոդը:
Մարդկանց մեջ դժվար է բացահայտել միկրոօրգանիզմները (բորելիա): Նրանք կարող են հայտնաբերվել ախտահարված մարմնի հեղուկներում և հյուսվածքներում: Հետազոտության համար նյութը կարելի է վերցնել erythema-ի եզրից, լիմֆոցիտոմայի և ատրոֆիկ ակրոդերմատիտի դեպքում, մաշկի մի կտոր վերցվում է բիոպսիայի, ողնուղեղային հեղուկի կամ արյան միջոցով: Նման լաբորատոր հետազոտությունների արդյունավետությունը 50%-ից ոչ ավելի է։ Բժիշկները օգտագործում են անուղղակի մեթոդներախտորոշում:
- Պոլիմերազային շղթայական ռեակցիայի մեթոդը, որի դեպքում Բորելիայի ԴՆԹ-ն հայտնաբերվում է ողնուղեղային հեղուկում, արյան մեջ և synovial հեղուկ.
- Շճաբանական ախտորոշում. Սա ներառում է անուղղակի իմունֆլյորեսցենտության ռեակցիա (կրճատվում է որպես RNIF), իմունոբլոտինգ (հայտնաբերում է հակամարմինների առկայությունը ողնուղեղային հեղուկում, արյան շիճուկում) ֆերմենտային իմունային վերլուծություն(ELISA):
Սերոլոգիական ռեակցիան ավելի քիչ հուսալի արդյունք է տալիս, քան ԴՆԹ-ի բեկորների որոնումը։ Առաջին դեպքում երբեմն կեղծ դրական արդյունք է ստացվում այն մարդկանց մոտ, ովքեր տառապում են սիֆիլիսով, մոնոնուկլեոզով կամ ռևմատիկ պաթոլոգիաներով։ Բացասական տարբերակներ են նշվել նաև տիզերով փոխանցվող վարակի համար սկզբնական փուլերում, այս վերլուծությունը չի կարող հաստատել բորելիոզը: Նման ախտորոշիչ մեթոդները պահանջում են դինամիկ վերլուծություն:
Բորելիոզի բուժում
Հիվանդության բուժման մեթոդները կախված են պաթոլոգիայի փուլից, ուստի ռեժիմը պետք է ընտրվի բացառապես բժշկի կողմից՝ ախտորոշման հիման վրա: Բորելիոզը պետք է բուժվի առաջին փուլում, այս դեպքում արդյունավետությունը կլինի ամենաբարձրը։ Ավելին հետագա փուլերըմարդկանց համար հետևանքների զարգացման վտանգ կա. Բորելիոզով հիվանդները բուժվում են երկու եղանակով.
- պաթոգենետիկ, սիմպտոմատիկ բուժումը ուղղված է ախտահարված համակարգերի և օրգանների բուժմանը.
- էթոտրոպային բուժումն ուղղված է պաթոգենը վերացնելուն:
Հակաբիոտիկ թերապիա
Կախված փուլից՝ բժիշկը կնշանակի համապատասխան հակաբակտերիալ միջոցներ՝ այդ նպատակների համար պահանջվող դեղաչափով: Այն ինքնուրույն ընդունելը, առանց մասնագետի համաձայնության, խստիվ արգելվում է։ Եթե նշանակված դեղամիջոցները չեն ապահովում ակնկալվող ազդեցությունը, դրանք փոխարինվում են այլ բանով.
- Առաջին փուլում հակաբակտերիալ միջոցը օգտագործվում է բանավոր (դեղահատի ձև): Բժիշկը, իր հայեցողությամբ, նշանակում է մեկը հետևյալ դեղերը Doxycycline 2 անգամ/օր 100 մգ, Tetracycline 3 անգամ/օր 500 մգ, Cefuroxime 2 անգամ/օր 500 մգ, Amoxicillin 3 անգամ/օր 500 մգ։
- Երկրորդ փուլում խորհուրդ է տրվում պարենտերալ օգտագործումը արյան մեջ, սինովիալ հեղուկում և ողնուղեղային հեղուկում դեղամիջոցի կոնցենտրացիան բարձրացնելու համար: Բժիշկը նշանակում է հետևյալ դեղերը՝ Ցեֆտրիաքսոն 1-2 գ/օր, Պենիցիլին՝ 20-24 մլն միավոր/օր։ Հակաբիոտիկ բուժումը կիրառվում է 2-3 շաբաթվա ընթացքում։ Վիճակագրության համաձայն, բորելիոզի նման բուժումը հաջողվում է 85090% դեպքերում:
- Երրորդ փուլում հակաբակտերիալ միջոցները ընդունվում են առնվազն 28 օր: Որպես կանոն, օգտագործվում է պենիցիլինի շարքը: Դոզավորման առանձնահատկություններից ելնելով (պահանջվում է 224 ներարկում) կիրառվում է երկարատև ձև՝ Էքստենսիլլին շաբաթական մեկ անգամ, 2,4 մլն միավոր 3 շաբաթվա ընթացքում։

Դիետա
Բորելիոզի բուժման սնուցման ճշգրտումները ուղղված չեն ազդելու հարուցիչ, բայց հեշտացնելով բուժումը: Երեխային խորհուրդ է տրվում սննդակարգում ավելացնել նոսրացված թարմ քամած բանջարեղենի հյութ և թթու կաղամբ. Պաթոլոգիան բուժելիս բոլորին խորհուրդ է տրվում օգտագործել միայն հեշտությամբ մարսվող սպիտակուց.
- երիտասարդ հորթի միս;
- նապաստակ;
- հնդկահավ.
Հետևանքները
Եթե վարակը հայտնաբերվի վրա սկզբնական փուլբորելիոզ, ապա համարժեք բուժման դեպքում շատ դեպքերում տեղի է ունենում ամբողջական վերականգնում: Հետագա փուլերում բուժման մակարդակը կազմում է 85% կամ ավելի ցածր: Քրոնիկ ձևի անցումը տեղի է ունենում ուշ ախտորոշմամբ, իմունային արատներով, բուժման թերի կամ անբավարար ընթացքով: Նման ընթացքը տիզ փոխանցվող վարակի նույնիսկ հետ լրացուցիչ դասընթացհակաբիոտիկները, լիարժեք սիմպտոմատիկ, պաթոգենետիկ բուժումը չի երաշխավորում հիվանդի ամբողջական ապաքինումը: Սա կարող է առաջացնել հետևյալ պայմանները.
- զգայական խանգարում;
- համառ պարեզ;
- քայլելիս անկայունության ծանրությունը;
- երբ դեմքի նյարդը վնասված է, դեմքի դեֆորմացիա է առաջանում.
- էպիլեպտիկ նոպաներ;
- լսողության և տեսողության խանգարումներ;
- սրտի անբավարարություն;
- հոդերի դիսֆունկցիա, դրանց դեֆորմացիա;
- առիթմիա.
Կանխարգելում
Պաթոլոգիայի կանխարգելման հիմնական միջոցները դառնում են կանխարգելումը տիզերի խայթոցները. Այլ կանխարգելիչ միջոցառումներ, այդ թվում՝ պատվաստում, այս փուլում չկան։ Կանխարգելիչ միջոցառումները ներառում են հաջորդ քայլերը:
- Եթե դուք գտնվում եք վտանգավոր գոտում, որտեղ գրանցվել են տիզերի խայթոցի դեպքեր, նախքան անտառ, պուրակներ կամ վայրեր գնալը. հաստ խոտՊետք է հագնվել այնպես, որ մաշկի բաց հատվածներ չլինեն։ Խորհուրդ է տրվում կրել ոտքերի վրա բարձր կոշիկներ, երկար տաբատ՝ գուլպաների մեջ, վերնաշապիկը՝ նաև երկար թեւերով, տաբատի մեջ խցկված։
- Քայլելուց առաջ հագուստը պետք է մշակել միջատասպան միջոցներով։
- Կիրառեք վանող միջոց մաշկի բաց հատվածներին:
- Եթե դուք շան հետ եք քայլում դրսում, ապա տուն վերադառնալուց հետո ուշադիր զննեք այն կենդանիներից:
Բորելիոզի կանխարգելում տիզերի խայթոցից հետո
Եթե նախազգուշական միջոցները չեն օգնել, և միջատին հաջողվել է կցել ինքն իրեն, այն պետք է անհապաղ հեռացնել։ Այդ նպատակների համար միշտ ձեզ հետ տարեք բնություն հատուկ պինցետներ՝ տզերը հանելու կամ սովորական պինցետները: Գործողությունների ալգորիթմը հետևյալն է.

Տեսանյութ
Տիզով փոխանցվող բորելիոզ կամ Լայմի հիվանդություն– տզերի միջոցով փոխանցվող ամենատարածված հիվանդություններից մեկը։ Սա վարակիչ բնական կիզակետային հիվանդություն է, որը հաճախ հանդիպում է քրոնիկ ձևով՝ կրկնվող ռեցիդիվներով։ Հիվանդության հարուցիչները սպիրոխետներն են, վարակում են մաշկըմարդ, հենաշարժական համակարգ, սիրտ, նյարդային համակարգ. Հիվանդությունը վարակիչ չէ և վտանգ չի ներկայացնում հիվանդի շրջակա միջավայրի համար։
Borrelia սեռի սպիրոխետները սերտորեն կապված են ixodid ticks, և համապատասխանաբար նրանց տերերի հետ։ Շատ կրիչներ տիզերի բորելիոզըև վիրուս տիզային էնցեֆալիտՍա է մարդուն տիզերի կողմից խառը վարակների փոխանցման հիմնական պատճառը։
Հիվանդությունը ստացել է իր երկրորդ անունը Լայմի փոքրիկ ամերիկյան թաղամասից, որտեղ դրա ուսումնասիրությունն առաջին անգամ սկսվել է 1975 թվականին: Հիվանդությունը տարածվել է բոլոր մայրցամաքներում, և տիզ վարակը հարուցիչով տատանվում է 5%-ից 90%-ի սահմաններում:
Լայմի հիվանդության զարգացման փուլերը
- Երբ վարակված տիզը կծում է, մարդը վարակվում է։ Պաթոգենները միջատների թուքով թափանցում են մաշկը և մի քանի օր շարունակ բազմանում։
- Բազմանալուց հետո Բորելիան տարածվում է մաշկի այլ հատվածներում և ներթափանցում ներքին օրգաններ, ազդելով հոդերի, սրտի և ուղեղի վրա։
- Հիվանդությունը կարող է տարիներ շարունակ մնալ քրոնիկ ձևով, մինչև հիվանդի մարմնում դադարի գոյություն ունենալ պաթոգեն: Լայմի հիվանդության զարգացումը նման է սիֆիլիսի զարգացմանը:
Տիզից առաջացած բորելիոզի նշաններ
Ինկուբացիոն ժամանակաշրջանՀիվանդությունը տևում է մի քանի օրից մինչև մեկ ամիս՝ միջինը մոտ 15 օր։ Ամենից հաճախ, հիվանդության առաջին ակնհայտ նշանը խայթոցի տեղում մաշկի կարմրած տարածքի ձևավորումն է: Բորբոքված ախտահարումը արագորեն մեծանում է տրամագծով և հասնում 10 սմ-ի, ավելի հազվադեպ՝ 60 սմ-ի և ավելի: Բծն ունի կանոնավոր կլոր ձև, երբեմն՝ օվալ, եզրերն առանձնանում են ավելի վառ կարմիր գույնով։ Բորբոքման կիզակետը ինքնին որոշ չափով դուրս է ցցված վերևում ընդհանուր մակարդակմաշկի մակերեսը. Ժամանակի ընթացքում կենտրոնում բծը մարում է, և խայթոցը դառնում է սպի: Երկու-երեք շաբաթը բավական է, որպեսզի բիծն ամբողջությամբ անհետանա առանց բուժման։ Բայց 6 շաբաթ անց օրգանների վնաս է տեղի ունենում:
Տիզից առաջացած բորելիոզի ախտորոշում
Եթե կծումից հետո կարմիր կետ է հայտնվում, սա առաջին ազդանշանն է հնարավոր զարգացումԼայմի հիվանդություն. Ախտորոշումը պարզելու համար անհրաժեշտ է արյան ստուգում անցկացնել։ Հիվանդության հարուցիչի առկայության դեպքում անհրաժեշտ է բուժում անցնել ինֆեկցիոն հիվանդանոցում: Առանց բուժման, որը ոչնչացնում է Բորելիան, հիվանդությունը կզարգանա և կդառնա խրոնիկ:
Պրոֆեսիոնալը ժամանակին չի տրամադրվել բժշկական օգնությունՏիզերով փոխանցվող բորելիոզով հիվանդը հաշմանդամության ուղիղ ճանապարհ է:
Տիզից առաջացած բորելիոզը. Բուժում
Լայմի հիվանդության բուժումը միշտ է համալիր թերապիա, ներառյալ էթոտրոպային և պաթոգենետիկ դեղամիջոցներհիվանդության փուլի պարտադիր նկատառումով. Առաջին փուլում սկսված բուժումը զգալիորեն նվազեցնում է սրտի, հոդերի և նյարդային համակարգի վնասման վտանգը:
Առաջին փուլում հիվանդությունը լավ է արձագանքում հետևյալ դեղամիջոցներով բուժմանը.
- տետրացիկլին - 1,5 գ/օր (10 օրից մինչև երկու շաբաթ)
- դոքսիցիկլին - 0,1 գ / օրական 2 անգամ
- ամոքսիցիլին - 0,5 գ / օրական 3 անգամ
Հակաբակտերիալ թերապիան տևում է 30 օր։ Եթե բարդությունները զարգանում են մենինգիտի և սրտի վնասվածքի տեսքով, թերապիան իրականացվում է պարենտերալ ճանապարհով՝ 14-ից 30 օր տևողությամբ.
- բենզիլպենիցիլին - օրական 20 միլիոն միավոր բաժանված 4 ներարկումների, i.v.
— ցեֆտրիաքսոն – 2 գ/1 անգամ օրական, i.v.
Բորբոքված կետը կարող է ինքնուրույն անհետանալ 14 օր հետո, սակայն հակաբիոտիկներով բուժումը կնվազեցնի այս ժամանակահատվածը և կկանխի հիվանդության երկրորդ և երրորդ փուլերի անցումը:
Երկրորդ և երրորդ փուլերի համակարգային տիզերով փոխանցվող բորելիոզի դեպքում, երբ ախտահարվում է նյարդային համակարգը, նշանակվում է պենիցիլին. բարձր չափաբաժիններ(20,000,000 միավոր/օր) ներմկանային, ինչպես նաև դրա համակցումը. ներերակային կառավարում. Ժամանակակից բժշկությունավելի արդյունավետ է ճանաչում ամպիցիլինի օգտագործումը (2,0 գ/օր 10-30 օրվա ընթացքում): Արդյունավետ է նաև օղակաձև էրիթեմայի դեմ ժամանակակից դեղամիջոց«Sumamed» դասընթաց 5 - 10 օր.
Մակրոլիդ խմբի հակաբակտերիալ դեղամիջոցների նկատմամբ անհանդուրժողականության դեպքում նշանակվում է էրիթրոմիցին։ Օգտագործվում է հիվանդության առաջին փուլում (օրական 30 մլ/կգ 10-30 օր):
Ցեֆտրիաքսոնը ճանաչվում է որպես ամենանախընտրելի ցեֆալոսպորինային հակաբիոտիկը տիզերով փոխանցվող բորելիոզի համար: Նշանակվում է հիվանդության բոլոր փուլերում նյարդաբանական խանգարումների, ատրիոփորոքային շրջափակման, արթրիտի դեպքում՝ օրական 2 գ/1 անգամ 14 օրվա ընթացքում։
Լայմի արթրիտով բարդացած հիվանդության ընթացքում նշանակվում են ոչ ստերոիդային հակաբորբոքային դեղեր՝ նապրոքսին, քլոտազոլ, պլակինիլ և ինդոմետացին, բուժումը համալրվում է ֆիզիոթերապիայով և ցավազրկողներով։
Ալերգիկ դրսևորումները նվազում են զգայունացնող և հակահիստամինային դեղամիջոցներով:
Որպես կանոն, հակաբակտերիալ թերապիայի դեպքում նկատվում է հիվանդության ախտանիշների զգալի սրացում (բոլոր սպիրոխետոզների բուժման ժամանակ): Այս երեւույթը կոչվում է Յարիշ-Գերշայմերի ռեակցիա։ Այն առաջին անգամ նկարագրվել է 16-րդ դարում՝ օգտագործելով սիֆիլիսով հիվանդների օրինակը և առաջացել է միաժամանակյա մահվան հետևանքով։ մեծ քանակությամբսպիրոխետներ, որոնք ուղեկցվում են արյան մեջ էնդոտոքսինների արտազատմամբ:
Վերականգնման ժամանակահատվածում հիվանդները օգտվում են տարբեր վերականգնող միջոցներից, A, C, B վիտամիններից և ադապտոգեններից:
Նրանց մեջ, ովքեր ենթարկվել են տիզից առաջացած բորելիոզկյանքի համար բավականին բարենպաստ կանխատեսում, սակայն որոշ դեպքերում հնարավոր է հաշմանդամություն ձեռք բերել, որը պայմանավորված է հոդերի և կենտրոնական նյարդային համակարգի վնասվածքներով։ Բոլոր ապաքինվածները պետք է ապաքինվելուց հետո երկու տարի գտնվեն բժիշկների հսկողության տակ և 3 ամիս, վեց ամիս, մեկ տարի և երկու տարի անց անցնեն սովորական հետազոտություններ։
Տիզից առաջացած բորելիոզը. Կանխարգելում
Հիմնական կանխարգելիչ միջոցառումների դեմ բորելիոզ– սա պաշտպանիչ կամ անուղղակի միջոցների կիրառումն է տզերի դեմ, ինչպես նաև դրանց ուղղակի ոչնչացումը բնության մեջ:
Հատուկ հակատիզ կոստյումը կամ սովորական հագուստը՝ փակ թևերով և երկար տաբատներով, որոնք խցկված են երկարաճիտ կոշիկների մեջ, կօգնեն ձեզ պաշտպանվել բնական թեժ կետերում: Հագուստի օձիքն ու բռունցքը պետք է սերտորեն տեղավորվեն մարմնին: Վտանգավոր վայրում գտնվելուց հետո դուք պետք է ուշադիր զննեք ինքներդ ձեզ և համոզվեք, որ տզեր չկան: Այս վտանգավոր միջատներին վանելու համար օգտագործեք վանող միջոցներ։
Եթե խայթոցից խուսափել չհաջողվեց, պետք է անհապաղ դիմել ինֆեկցիոն հիվանդանոց և հեռացնել տիզը: Լաբորատոր պայմաններում մասնագետները կորոշեն միջատի մեջ Բորելիայի առկայությունը կամ բացակայությունը։ Եթե տիզը վարակվել է, ապա անհրաժեշտ է դոքսիցիկլին ընդունել 0,1 գ/օրական 2 անգամ, կուրսը 5 օր է՝ բորելիոզի զարգացումից խուսափելու համար։ 12 տարեկանից փոքր երեխաները չպետք է ընդունեն այս դեղը:
Լայմի հիվանդությունշատ առումներով նման է տիզերով փոխանցվող էնցեֆալիտին: Հիվանդությունը կարող է զարգանալ ցանկացած տարիքի մարդկանց մոտ։ Վիճակագրության համաձայն, տիզերով առաջացած բորելիոզի հաճախականությունը տատանվում է 1,7-ից 3,5-ի սահմաններում 100000 բնակչի հաշվով: Բորելիոզի հաճախականությունը շատ ավելի բարձր է, քան տիզերով փոխանցվող էնցեֆալիտը և ավելի հաճախ դառնում է քրոնիկ: Տարեցների և տարեցների մոտ այս հիվանդությունը ավելի ծանր է ապրում՝ կապված ուղեկցող հիվանդությունների առկայության հետ ( հիպերտոնիաաթերոսկլերոզ): Բայց, չնայած տիզերով փոխանցվող բորելիոզի վտանգին, մինչ օրս մահացու դեպքեր չեն գրանցվել:
Բորելիոզը, որը նաև սահմանվում է որպես Լայմի հիվանդություն, Լայմի բորելիոզ, տիզերով փոխանցվող բորելիոզ և այլն, բնական կիզակետային հիվանդությունփոխանցման տեսակը. Բորելիոզը, որի ախտանիշները ներառում են հոդերի, մաշկի, սրտի և նյարդային համակարգի վնասում, հաճախ բնութագրվում է քրոնիկական և նաև կրկնվող ընթացքով:
Ընդհանուր նկարագրություն
Քննարկվող հիվանդության հարուցիչը բորելիան է՝ սպիրոխետների ընտանիքի բակտերիան։ Եվ եթե տզերի միջոցով փոխանցվող էնցեֆալիտի վիրուսը կարող է վարակվել տզերի թուքով, ապա բորելիայի վերարտադրությունը հիմնականում տեղի է ունենում աղիներում գտնվող տզերի մեջ՝ դրանց հետագա արտազատմամբ կղանքի միջոցով։ Այս հատկանիշը, համապատասխանաբար, որոշում է հնարավոր տարբերակվարակը, այսինքն՝ այն կարող է առաջանալ ոչ միայն տիզերի խայթոցի միջոցով, այլև այն մատներով ճզմելիս։
Սուր բորելիոզ. ախտանիշներ
Ինկուբացիոն շրջանի տեւողությունը կարող է լինել մոտ երեսուն օր, սակայն առավել հաճախ այն որոշվում է 5-11 օրվա ընթացքում։ Կլինիկական դիտարկումները հնարավորություն են տվել որոշել վաղ շրջանը այս հիվանդության, ինչպես նաև դրա ուշ շրջանը։
Այսպիսով, վաղ շրջանը սահմանվում է որպես 1-ին փուլ, որը հիմնված է մաշկի և ընդհանուր վարակիչ ախտանիշների տեսքով դրսևորումների վրա և, համապատասխանաբար, 2-րդ փուլի վրա: Վերջինս բաղկացած է վարակի տարածումից (այսինքն՝ վիրուսի տարածումը առաջնային ֆոկուսից տուժած օրգանի և ամբողջ մարմնի երկայնքով), և դրա առաջացումը տեղի է ունենում հիվանդության սկզբից երկրորդից չորրորդ շաբաթում։
Ինչ վերաբերում է ուշ շրջանին (համառության շրջան), ապա դրա զարգացումը նշվում է հիվանդության սկզբից 2 ամիս կամ նույն պահից մի քանի տարի հետո։ Այս դեպքում մենք խոսում ենքարդեն բորելիոզի քրոնիկական ձևի մասին, որի ժամանակ առաջանում են նրա բոլոր բնորոշ ախտանիշները։ Չնայած այն հանգամանքին, որ ներս դասական տարբերակԲորելիոզի ընթացքը առանձնացնում է հիվանդության երեք փուլ, ըստ որի՝ այն կարող է առաջանալ բոլորի առկայությունը, սակայն, պարտադիր չէ. Այսպիսով, որոշ դեպքերում 1-ին փուլը կարող է բացակայել, իսկ որոշ դեպքերում՝ 2-րդ և 3-րդ փուլերը:
Փուլ 1. Դրա միջին տեւողությունը մեկ շաբաթ է։ Հիվանդության ընթացքի այս փուլին բնորոշ դրսեւորումները բաղկացած են համապատասխան հատկանիշներից վարակիչ հիվանդություն, լրացուցիչ դրսևորմամբ՝ մաշկի ախտահարումները։ Մասնավորապես, ախտանշանները հիմնված են սուր համախտանիշինտոքսիկացիա, որի համար բնորոշ դրսևորումներ են գլխացավն ու դողը, սրտխառնոցը և ջերմությունը բարձր ջերմաստիճանից (մոտ 40°C): Բացի այդ, առաջանում են հոդացավեր (արթրալգիա) և մկանային ցավեր (միալգիա)։ Բնութագրական դրսևորումները ներառում են նաև ուժեղ թուլություն, քնկոտություն և հոգնածություն: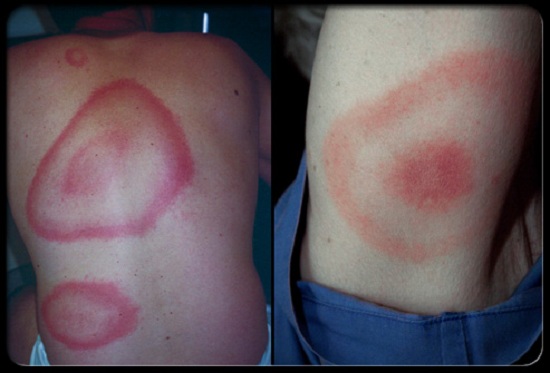
Որպես կանոն, erythema-ն շոշափելիս ցավոտ է և տաք, և դրա առաջացումը հաճախ ուղեկցվում է այրմամբ և քորով: Ձևը գերակշռում է կլոր կամ օվալաձև, ավելի հազվադեպ դեպքերում այն բնութագրվում է սեփական անկանոնությամբ։ Ազդեցված մաշկի արտաքին սահմանները հիմնականում չեն տարբերվում առողջ մաշկի մակարդակից բարձր բարձրությամբ, մինչդեռ այն ունի ավելի վառ երանգ, ծայրը փաթաթված է (ալիքաձև):
Շատ հաճախ էրիթեմայի կենտրոնը բնութագրվում է քլիրինգով, որն իր հերթին տալիս է նրան բնորոշ օղակաձև ձև։ Մինչդեռ բավականին հաճախ այն հայտնվում է միատարր բծի տեսքով։ Էրիթեման կարող է պահպանվել բավականին երկար ժամանակ՝ հաշվարկված ամիսներով, իսկ որոշ դեպքերում այն կարող է անհետանալ առանց բուժման անհրաժեշտության։ Այս դեպքում պահպանման տևողությունը կարող է լինել մոտ երկու-երեք շաբաթ, իսկ որոշ դեպքերում՝ մի քանի օր: Էթիոտրոպային թերապիան հանգեցնում է այս կազմավորման արագ ռեգրեսիայի, որից հետո 7-10 օրվա ընթացքում կարելի է նկատել դրա ամբողջական անհետացումը: Էրիթեմայի հետքերը կարող են բացակայել դրա անհետացումից հետո կամ արտահայտվել մնացորդային երևույթպիլինգի և պիգմենտացիայի տեսքով։
Փուլ 2. Այս շրջանը բնութագրվում է սրտաբանական և նյարդաբանական մասշտաբների բարդությունների առաջացմամբ, որոնք ակտուալ են դառնում հիվանդության երկրորդից չորրորդ շաբաթից։ Մեղմ ախտանիշների դրսևորումներ, որոնք ցույց են տալիս գրգռվածությունը meninges, կարող է առաջանալ բավականին վաղ՝ էրիթեմայի համառության ժամանակ։ Նյարդաբանական ծանր ախտանիշները շատ դեպքերում նկատվում են հիվանդության սկզբից մի քանի շաբաթ անց, այսինքն՝ այն պահից, երբ հիվանդության մարկեր հանդես եկող էրիթեման արդեն անհետացել է։
Առաջանում է գլխացավի հետ միասին տարբեր աստիճաններինտենսիվություն, ֆոտոֆոբիա, սրտխառնոց և փսխում, ցավ, որը տեղի է ունենում ներսում ակնագնդիկներ, պարանոցի մկանների կոշտություն.
1/3 ընդհանուր թիվըԱյս ընթացքում հիվանդները հանդիպում են էնցեֆալիտի չափավոր ախտանիշների, որոնք արտահայտվում են քնի խանգարումներով, ուշադրության նվազմամբ, հիշողության խանգարումներով, հուզական խանգարումներով և այլն։
Հիվանդների կեսից ավելին ունենում են գանգուղեղային նյարդերի նևրիտի ախտանիշներ, որոնք առավել հաճախ ախտահարվում են գանգուղեղային նյարդերի յոթերորդ զույգը: Սա հաճախ կարող է ուղեկցվել դեմքի մկանների պարեզով (մկանային ուժի մասնակի կորստով), ինչպես նաև դեմքի ախտահարված հատվածում քորոցով և թմրածությամբ։ Փաստացի դրսեւորումները այս դեպքում կարող են ներառել ցավը տարածքում ստորին ծնոտկամ ականջ.
Տիպիկ նյարդաբանական խանգարումներից մեկը Բաննվարտի համախտանիշն է, որը ներառում է շիճուկային մենինգիտ, ինչպես նաև ողնաշարի նյարդերի արմատների վնասում՝ դրանց առաջնային կոնցենտրացիայով։ արգանդի վզիկի կրծքավանդակի շրջան. Անհետացում նյարդաբանական խանգարումներ, որպես կանոն, նկատվում է մեկ ամիս հետո, սակայն դրանց կրկնությունը հնարավոր է հետագա ընթացքի քրոնիկական ձևի վերածվելով։
Կարևոր է նշել, որ հենց նյարդային համակարգի վնասն է, որը հնարավորություն է տալիս որոշել տիզերով փոխանցվող բորելիոզը, եթե բացակայում են բնորոշ էրիթեման և ընդհանուր վարակիչ համախտանիշը: Հատկանշական է, որ մեր դիտարկվող նույն ժամանակահատվածում (5 շաբաթ) հիվանդների ընդհանուր թվի մոտ 8%-ը սկսում է սրտային խանգարումներ ունենալ։ Դրանք բաղկացած են ցավից և սրտի շրջանում տհաճ սենսացիաների առաջացումից, ակտուալ են նաև սրտի կծկումների ընդհատումները։ Կարող է զարգանալ միոկարդիտ կամ պերիկարդիտ: Սրտի ախտանիշների տևողությունը կարող է տատանվել մի քանի օրից մինչև վեց շաբաթ:
Բացի այդ, մենք նշում ենք, որ 2-րդ փուլի տեւողությունը բնութագրվում է նաև թուլության, հոդերի, մկանների և ոսկորների արտագաղթող ցավերի համառությամբ:
Փուլ 3. Նրա ընթացքի բնորոշ առանձնահատկությունը հոդերի վնասումն է, որը սկսվում է հիվանդության սկզբից երկու ամիս անց և ավելի ուշ։ Որպես կանոն, խոշոր հոդերը (հատկապես ծնկները) ախտահարվում են, տեղայնացումը հաճախ միակողմանի է: Շատ դեպքերում սիմետրիկության զարգացումը դառնում է համապատասխան։ Արթրիտը կրկնվում է հիմնականում մի քանի տարիների ընթացքում, և դրա ընթացքը բնութագրվում է որպես քրոնիկ՝ աճառի և ոսկորների միաժամանակյա քայքայմամբ։
Հիվանդության ուշ շրջանը՝ նրա հարուցչի մշտական առկայությամբ մարմնում, հանգեցնում է հիվանդության ընթացքի քրոնիկական ձևով։
Լայմ բորելիոզ. քրոնիկական ձևի ախտանիշներ
Բորելիոզի քրոնիկական ձևի ընթացքը բնութագրվում է ռեմիսիաների և ռեցիդիվների փոփոխությամբ: Որոշ դեպքերում հիվանդությունն իր շարունակական դրսևորմամբ ձեռք է բերում նաև կրկնվող բնույթ։ Ամենից հաճախ քրոնիկ բորելիոզը բնութագրվում է առկայությամբ, ի լրումն դրան բնորոշ փոփոխությունների քրոնիկ բորբոքում. Սա ներառում է աճառի նոսրացում և դրա կորուստ, իսկ հազվադեպ դեպքերում՝ դեգեներատիվ փոփոխություններ։
Բավական է ընդհանուր ախտանիշդառնում է մաշկի ախտահարում, որը դրսևորվում է բարորակ լիմֆոցիտոմայի տեսքով, որը վառ բոսորագույն գույնի այտուցային և խիտ ինֆիլտրատ է (այսինքն՝ հանգույց): Դա նրան բնորոշ է թեթև ցավորոշվում է պալպացիայի միջոցով: Այն կարող է տեղակայվել կաթնագեղձի խուլի տարածքում կամ ականջի բլթակի վրա, և այդ հատվածներում դրա պահպանման տևողությունը կարող է տատանվել մի քանի ամսից մինչև մի քանի տարի:
Հիվանդության քրոնիկական ձևի մեկ այլ բնորոշ վնասվածք է ատրոֆիկ քրոնիկ ակրոդերմատիտը: Այն բաղկացած է ցիանոտ-կարմիր բծերից, որոնք ձևավորվում են վերջույթների էքստենսորային մակերեսների տարածքում, և դրանք հակված են. ծայրամասային աճչափերով, ինչպես նաև միաձուլման և համակարգված բորբոքման համար: Ժամանակի ընթացքում բծերի տեղում մաշկը ատրոֆիայի է ենթարկվում՝ արտաքին տեսքով նմանվելով պապիրուսին։ Զարգացում այս գործընթացըկարող է ակտուալ լինել մի քանի ամիս, իսկ երբեմն նույնիսկ տարիներ:
Հարկ է նշել, որ տիզերով փոխանցվող բորելիոզը, որի ախտանիշները երկար ժամանակառաջանում են հիվանդության քրոնիկական ձևով, որոշ դեպքերում այն դառնում է մասնակի կամ ընդհանուր կորուստաշխատելու ունակություն.
Բորելիոզի ախտորոշում
Ինչ վերաբերում է բեմում ընդհանուր առմամբ մեր տված բաժանմանը, ապա պետք է նշել, որ այն կրում է պայմանական բնույթ, և. կլինիկական դրսևորումներյուրաքանչյուր ժամանակահատվածի համար պարտադիր չէ յուրաքանչյուր հիվանդի համար:
Հիվանդության վաղ ախտորոշումն իրականացվում է, սակայն, ձեռք բերված կլինիկական և համաճարակաբանական ցուցանիշների հիման վրա։ Հիվանդի մոտ բորելիոզի բնորոշ դրսևորման առկայությունը էրիթեմայի տեսքով ապահովում է հիվանդության գրանցում առանց լաբորատոր հաստատման ձևով պարզաբանման, ինչպես նաև առանց տիզերի խայթոցի վերաբերյալ հատուկ տվյալների: Լաբորատոր ախտորոշումմասնավորապես, այն իրականացվում է արյան շճաբանական հետազոտության հիման վրա։
Տիզից առաջացած բորելիոզի բուժում
Հիվանդները, որոնց մոտ այն ցուցված է չափավոր դասընթացբորելիոզը պետք է հոսպիտալացվի ինֆեկցիոն հիվանդանոց. Բուժումն իր պայմաններում պահանջվում է հիվանդության բոլոր ժամանակաշրջաններում։ Մեղմ ընթացքբորելիոզը (ինտոքսիկացիայի և ջերմության բացակայությամբ, էրիթեմայի առկայությամբ) ապահովում է տնային բուժման հնարավորությունը։
Հակաբիոտիկները բուժման մեջ օգտագործվող էոտրոպիկ դեղամիջոցներն են: Նրանց ընտրությունը, դեղաչափը, ինչպես նաև օգտագործման տևողությունը որոշվում են՝ ելնելով հիվանդության կոնկրետ փուլից, ինչպես նաև դրանում գերակշռող սինդրոմից՝ իրեն բնորոշ ձևով և ծանրությամբ:
Եթե ի հայտ են գալիս տիզերով փոխանցվող բորելիոզին բնորոշ ախտանիշներ, դուք պետք է անհապաղ դիմեք վարակաբանին:
Տիզով փոխանցվող բորելիոզը հիվանդություն է վարակիչ բնույթ, որը առաջանում է Borrelia բակտերիայից։ Այս հիվանդության երկրորդ անունը Լայմի հիվանդություն է: Վարակման պատճառը ixodid տզի խայթոցն է։ Ինչպես երեխաները, այնպես էլ մեծահասակները հավասարապես հակված են հիվանդությանը: Բորելիոզը ունի զարգացման մի քանի փուլ. Նրանցից յուրաքանչյուրն ունի իր ախտանիշներն ու դրսեւորումները: Հիվանդությունից առողջ մարդուն հիվանդությունը չի փոխանցվում։ Սա է յուրահատկությունը։ Վարակման առաջին դեպքը գրանցվել է 1975 թվականին ԱՄՆ-ի Լայմ քաղաքում։ Այստեղից էլ երկրորդ անունը։
Հիվանդության պատճառ է համարվում ախտածին բակտերիաներով վարակված ixodid տզի խայթոցը։ Ջերմության սկիզբով նրանց ակտիվությունը մեծանում է և շարունակվում մինչև սեպտեմբեր։ Ցանկացած մարդ, ով հայտնվում է բնության մեջ այս ժամանակահատվածում, գտնվում է բորելիոզով հիվանդանալու վտանգի տակ: Borrelia բակտերիաների տանտերերը համարվում են կենդանիներ և թռչուններ: Ինչպես վայրի, այնպես էլ ընտանի: Ixodid տիզը կրող է: Բակտերիան նրան հասնում է կենդանու խայթոցի ժամանակ։ Իսկ տիզը ցմահ վարակվում է։ Էգը վարակը փոխանցում է նույնիսկ իր թրթուրներին։ Այսպիսով, տիզերի պոպուլյացիան դառնում է ամբողջովին վարակիչ։ Խայթոցի հետ մեկտեղ տիզն արտազատում է թուք։ Այն մտնում է մարդու արյան մեջ, և հարուցիչը տարածվում է ամբողջ մարմնով մեկ։

Այսօր հայտնի է բորելիոզի հարուցիչների ավելի քան 20 տեսակ, որոնց մեծ մասը կրում են տիզերը։ Այնուամենայնիվ, առողջության համար վտանգ է ներկայացնում միայն մեկ հարուցիչը՝ Borrelia burgdorferi: Իր հերթին, այդ բակտերիաները կարող են տարբերվել իրենց գենոմներով: Սա համեմատելի է մարդու ընտանիքի հետ։ Գեները փոխանցվում են հարազատներին, բայց նրանք նման չեն: Դրա հիման վրա պաթոգենը կարող է առաջացնել տարբեր դրսեւորումներպաթոլոգիական գործընթաց. Սա որոշում է, թե մարդու մարմնի որ համակարգերն ու ներքին օրգանները կազդեն հիվանդության 2-րդ և 3-րդ փուլերում:
Հիվանդության զարգացում
Հիվանդության դրսևորումների առաջին փուլը սկսվում է տզի խայթոցից 2-32 օր հետո։ Այն տեւում է 30-45 օր։ Բակտերիաները մտնում են արյան մեջ և առաջացնում պաթոլոգիական պրոցեսներ. Այս ժամանակահատվածում սկսում են ի հայտ գալ բորելիոզի առաջին ախտանիշները։ Հիմնական նշաններից մեկն այն է, որ խայթոցից հետո կարմրությունը սկսում է մեծանալ: Խայթոցի տուժած տարածքից բակտերիաները շարժվում են դեպի ավիշ: Ամրապնդված է առանձին համակարգեր, օրգաններ և վնաս պատճառել։ Հարվածելիս նյարդային մանրաթելեր, շարժվելով դեպի ողնաշարի լարըիսկ գլխավորը։ Այս ժամանակահատվածում սկսվում է բորբոքային գործընթացը: Էրիթեման դառնում է հիվանդության լրջագույն դրսևորումների պատճառ և սկիզբ։

Այս ժամանակահատվածում բակտերիաների մի մասը մահանում է մարմնի ներսում: Արտազատվում է էնդոտոքսին, որը խախտում է իմունային համակարգը: Այս ընթացքում սկսվում են անհաջողություններն ու պարտությունների մի ամբողջ կասկադ։ Կենդանի բակտերիաները նույնպես վտանգավոր են: Նրանք արտազատում են լիպոպոլիսաքարիդներ, որոնք նպաստում են հոդերի բորբոքային պրոցեսների առաջացմանը։ Բորելիան ապրում է բջիջների ներսում և նույնիսկ վերականգնվելուց հետո մնում է օրգանիզմում 10 տարի։ ժամը պատշաճ բուժումվերականգնման մակարդակը կազմում է բոլոր դեպքերի 80% -ը:
Ինչպես ճանաչել հիվանդությունը
Բորելիոզի կլինիկական իրավիճակը հաճախ ապակողմնորոշիչ է և մասնագետներին ստիպում է գլուխները քորել: Ինկուբացիոն շրջանը կարող է տեւել 2-50 օր։ Իսկ երբեմն հիվանդության առաջին դրսեւորումներն ի հայտ են գալիս ամիսներ, անգամ տարիներ անց։ Ժամանակի այս ընթացքում խայթոցն անհետանում է, էրիթեման անհասկանալի բնույթ է կրում։ Բորելիոզի ախտորոշումը դժվարանում է: Հիվանդությունն ունի զարգացման մի քանի փուլ և նույնիսկ քրոնիկական ձև:
1-ին և 2-րդ փուլերը համարվում են վաղ բորելիոզ: Նրանց համար հատկանշական սուր շրջանդրսեւորումներ։ Ուշ կամ քրոնիկ է 3. Այս շրջանը բնութագրվում է ախտանիշների հարթեցմամբ և սրացման պարբերական փուլով։ Հայտնվում է քրոնիկ ձևհիվանդություն, որը տևում է մի քանի տարի։
Բորելիոզի 1-ին փուլ
Այն բնութագրվում է ախտանիշների սուր ձևով. Կարող է լինել ասիմպտոմատիկ: Եվ հետո անմիջապես անցեք քրոնիկ: Այս ժամանակահատվածում բորելիոզի առկայությունը կարող է որոշվել միայն լաբորատոր թեստեր. Տզի խայթոցը չի բորբոքվում և դառնում է անտեսանելի։ Այս ընթացքում հիվանդությունը սկսում է ակտիվորեն զարգանալ:
Բնութագրական նշաններ սուր ձև:
- Սարսուռ, ջերմություն, մարմնի ջերմաստիճանի բարձրացում;
- Մկանների, հոդերի ցավեր;
- Գլխացավ;
- Լուրջ հոգնածություն և թուլություն;
- Թուլություն.
Նույն ախտանշանները կարող են դրսևորվել քրոնիկական փուլում, բայց անհետանում են ինքնուրույն:
Այս ժամանակահատվածում հիվանդը զգում է պարանոցի մկանների կոշտություն: Հատուկ դեպքերում առաջանում են սրտխառնոց և փսխում։ Բացի այդ, հիվանդության 1-ին փուլի ժամանակ կարող է առաջանալ քթի, կոկորդի ցավ և կոնյուկտիվիտ:

Սուր ձևի բնորոշ նշանը էրիթեմայի առկայությունն է։ Սա կարմիր պղպջակ է, ի սկզբանե փոքր չափի: Բորբոքված. Շրջապատի մաշկը կարմրում է և նույնպես բորբոքվում։ Էրիթեման անընդհատ աճում է հիվանդության զարգացման ողջ ընթացքում։ Այն հասնում է մինչև 20 սմ տրամագծով: Ծանր դեպքերում կարմրությունը կարող է աճել մինչև 60 սմ: Էրիթեմայի ձևը կլոր է, բայց կարող է լինել նաև օվալ։ Էրիթեման անընդհատ քոր է առաջանում։ Կարող է լինել այրման, ցավի կամ ձգվածության զգացում: Բացի erythema-ից, մաշկի վրա կարող են լինել դրսեւորումներ եղնջացանի, ցանի, կարմիր բծերի տեսքով։ Այսպիսով, բնորոշ հատկանիշներԲորելիոզի 1-ին փուլ - էրիթեմայի առկայություն և թունավորման ախտանիշներ: Այնուամենայնիվ, որոշ դեպքերում erythema է միակ նշանըհիվանդության զարգացում. Այս ժամանակահատվածում հիվանդների մեծ մասը դիմում է բժիշկների օգնությանը, և նրանց նշանակվում է ժամանակին բուժում 1 ամսվա ընթացքում։
Բորելիոզի այս փուլը տեւում է 3-30 օր։ Համապատասխան թերապիայի դեպքում վերականգնումը տեղի է ունենում: Դրա բացակայության դեպքում բորելիոզը տեղափոխվում է զարգացման 2-րդ փուլ: Նույնը տեղի է ունենում, եթե բորելիոզի դրսեւորումներ չլինեին, իսկ հիվանդությունը թաքնված էր։
2-րդ փուլ բորելիոզ
Հիվանդության շրջանը սկսվում է առաջին դրսեւորումներից՝ թունավորումներից և էրիթեմայից հետո 1-3 ամսվա ընթացքում։ Այս ժամանակահատվածում տեղի է ունենում նյարդային համակարգի և սրտի վնաս: Առաջանում է մենինգիտ, մենինգոէնցեֆալիտ, պարեզ գանգուղեղային նյարդ. Եթե միջոցներ չձեռնարկվեն, այն կվերաճի քրոնիկ բորելիոզի։

Հիվանդության այս ձևի ախտանիշները.
- Գլխացավ;
- Սրտխառնոց և փսխում;
- Թուլություն;
- Քնի կորուստ;
- դյուրագրգռություն;
- Մարմնի ջերմաստիճանի բարձրացում;
- Ֆոտոֆոբիա;
- Դեմքի մկանների անշարժացում;
- վերջույթների թմրություն;
- Թափառող ցավ;
- Գլխապտույտ;
- շնչառություն;
- Սրտի հաճախության բարձրացում:
Այս փուլում սրտի վնասվածքի ախտանիշները տևում են 2-3 շաբաթ: Սրան զուգահեռ շարունակում է զարգանալ erythema, որը լրացվում է լիմֆոցիտների նման դրսևորման առկայությամբ։ Սրանք կարմրավուն շագանակագույն բշտիկներ են մաշկի վրա: Ձևը հիշեցնում է erythema. Երբ շոշափվում է, ցավը զգացվում է: Հայտնվել դեմքի, աճուկի և սեռական օրգանների վրա: Հիվանդության ժամկետը 6 ամիս է։ Այս ընթացքում կարող են ի հայտ գալ օրգանների վնասման նոր դրսեւորումներ։ Բնութագրական դրսեւորումներԱյս փուլում խնդիրներ են առաջանում գլխի, սրտի և մաշկի վրա erythema:
Հիվանդության քրոնիկ ձևը
Այս փուլը հայտնվում է, երբ ոչ պատշաճ բուժումկամ դրա բացակայությունը: Քրոնիկ բորելիոզհայտնվում է առաջին դրսեւորումներից 6-24 ամիս անց։ Այս փուլը բնութագրվում է սրման և մարման շրջանով։ Քրոնիկ բորելիոզը բնութագրվում է հոդերի վնասմամբ: Արտրիտը և նրա բնորոշ դրսևորումները հայտնվում են.
- Միգրացիոն – բնութագրվում է հոդերի միջև թափառող ցավով;
- Կրկնվող - կան սրման և անկման ժամանակաշրջաններ.
- Քրոնիկ պրոգրեսիվ - արթրիտի այս ձևը բնութագրվում է կայունությամբ բորբոքային պրոցեսներհոդերի մեջ.
Հոդերի վնասումը հանգեցնում է ծնկների և արմունկի ցավերի։ Հիվանդության քրոնիկական ձեւը վտանգավոր է մարդու բոլոր օրգանների համար։ Զարգանում են այնպիսի դրսևորումներ, ինչպիսիք են նոպաները, հիշողության կորուստը և դեմենցիան։ Քրոնիկ բորելիոզը դժվար է բուժել: Այնպիսի ախտանիշ, ինչպիսին է erythema է մաշկի վրա, այլևս չկա: Ներքին օրգանները ակտիվորեն ներգրավված են վնասի գործընթացում: Պետք է հիշել.
Ինչպես ազատվել բորելիոզից
Հիվանդության բուժումը կախված է նրանից, թե որ օրգաններն են տուժել ժամանակի ընթացքում: Նախևառաջ նշանակվում են հակաբիոտիկներ: Բուժման համար օգտագործվում են ամբողջ ռեժիմներ, որոնք բաղկացած են մի քանի դեղամիջոցներից։
- Ամոքսիցիլին;
- Doxycycline;
- Ցեֆուրոքսիմ;
- Ազիտրոմիցին;
- Tetracycline.
Բուժման դեղաչափը և տևողությունը որոշվում է բժշկի կողմից անհատապես: Շատ արդյունավետ դեղամիջոցներԴիտարկվում են տետրացիկլինների շարքի հակաբիոտիկները: Նվազագույն դասընթացը տևում է 10 օր։ Եթե ծանր է կամ քրոնիկ, շարունակեք ընդունել այն մինչև 30 օր: Բացի հակաբիոտիկներից, նշանակվում են ցավազրկողներ, վերականգնողներ և ուժեղացուցիչներ։ Կախված է նրանից, թե ինչն է անհանգստացնում հիվանդին: Նյարդային համակարգի խանգարման դեպքում հանգստացնող և քնաբեր. Սիմպտոմատիկ բուժումներառում է հետևյալ դեղերը.
- Ոչ ստերոիդային և հակաբորբոքային;
- Իմունոմոդուլյատորներ;
- Ցավազրկողներ;
- Հակահիստամիններ.
Ամեն դեպքում, դուք պետք է խորհրդակցեք բժշկի հետ: Ինքնաբուժումանընդունելի. Նաև անպայման պետք է կանխել անցումը քրոնիկ փուլին։ Դուք պետք է ուշադիր լինեք ձեր մարմնին: Չի կարելի անտեսել մաշկի վրա առկա ցանկացած դրսեւորում։ Ավելին, նրանցից հետո ընդհանուր վիճակը վատանում է։
Բորելիոզը, որը նաև սահմանվում է որպես Լայմի հիվանդություն, Լայմի բորելիոզ, տիզով փոխանցվող բորելիոզ և այլն, վեկտորային տիպի բնական կիզակետային հիվանդություն է: Հիվանդությունն ախտահարում է մաշկը, նյարդային և սրտային համակարգերը, հենաշարժական համակարգը, հատկապես հոդերը։ Վաղ հայտնաբերման և հակաբիոտիկներով պատշաճ բուժման դեպքում դեպքերի մեծ մասը հանգեցնում է վերականգնման:
Ինչ է տիզերով փոխանցվող բորելիոզը. հիվանդության նկարագրությունը
Բորելիոզը փոխանցվող վարակիչ հիվանդություն է, որը տեղայնացված է բնական օջախներում, հաճախ քրոնիկական և ռեցիդիվ դառնալու միտումով:
Վարակը ստացել է «բորելիոզ» անվանումը սպիրոխետի լատիներեն անվանումից՝ Borrelia burgdorferi, որը հանդիսանում է նրա հարուցիչը։ Իսկ Լայմի հիվանդություն անունը տրվել է Կոնեկտիկուտ նահանգի Լայմ քաղաքի անունով, որտեղ 1975 թվականին առաջին անգամ գրանցվել է վարակի բռնկում և նկարագրվել են դրա հիմնական ախտանիշները։
Բորելիոզի հարուցիչն ի վիճակի է ներթափանցել մարմնի բջիջները և այնտեղ «պահել քնած վիճակում», առանց իրեն դրսևորելու, զգալիորեն երկար ժամանակ՝ մոտ 10 տարի, հենց դա է առաջացնում քրոնիկ բորելիոզ և այս պաթոլոգիայի ռեցիդիվները։ . Բորելիոզով հիվանդ մարդը վտանգավոր չէ և վարակիչ չէ ուրիշների համար:
Դասակարգում
| Ձևաթղթեր | Տիզերով փոխանցվող բորելիոլատենտ ձևեր – Լայմ բորելիոզի լաբորատոր հաստատված ախտորոշմամբ ախտանիշների բացակայություն;
|
| Հիվանդության ընթացքը | Ըստ հիվանդության ընթացքի՝ առանձնանում են հետևյալ ձևերը՝ սուր (հիվանդության տևողությունը մինչև 3 ամիս) և ենթասուր ընթացքը (3-6 ամիս).
|
| Արտահայտման աստիճանը մարդկանց մեջ | Ըստ պաթոլոգիական երևույթների ծանրության՝ առանձնանում են հիվանդության 4 ձևեր.
|
Բորելիոզի պատճառները
Տիզով փոխանցվող բորելիոզը (Lyme borreliosis) բնական կիզակետային վարակ է փոխանցվող փոխանցմամբ: Հաստատվել է, որ տիզերով փոխանցվող բորելիոզի պատճառը բորելիայի 3 տեսակ է՝ Borrelia burgdorferi, Borrelia garinii, Borrelia afzelii։ Սրանք շատ փոքր միկրոօրգանիզմներ են (երկարությունը 11-25 մկմ)՝ ոլորված պարույրի տեսքով։
Հիվանդությունը սովորաբար սկսում է ի հայտ գալ բուն կծումից մոտավորապես 7-14 օր հետո։
Բորելիոզի հարուցիչի հյուրընկալող շատ կենդանիներ՝ ոչխարներ, թռչուններ, խոշոր եղջերավոր անասուններ, եղջերուներ, կրծողներ, շներ: Բայց մարդկանց համար ամենավտանգավոր տիզ վեկտորները, որոնք արդեն շփվել են իրենց տանտերերի հետ կամ վարակվել են այլ կերպ, Ixodes damini, Ixodes ricinus և Ixodes persulcatus են:
Վարակման համար հատկապես վտանգավոր է գարնան վերջից մինչև աշնան ամենասկզբն ընկած ժամանակահատվածը։ Այս ժամանակահատվածում նման տիզերը հատկապես ակտիվ են: Հարկ է հիշել, որ տիզով վարակված հիվանդը վարակիչ չէ իրեն շրջապատող այլ մարդկանց համար։
Տիզով փոխանցվող բորելիոզը և տիզից փոխանցվող էնցեֆալիտը երկու տարբեր վարակիչ հիվանդություններ են, որոնք առաջանում են ixodid ticks-ով:
Հիվանդության փուլերը
Տիզով փոխանցվող բորելիոզը վտանգավոր վարակիչ հիվանդություն է, որը կարող է զարգանալ հիվանդի կողմից աննկատ: Հատկապես, եթե տիզերի խայթոցը չի նկատվել։

1-ին և 2-րդ փուլերը համարվում են վաղ բորելիոզ: Դրանք բնութագրվում են դրսևորումների սուր շրջանով։ Ուշ կամ քրոնիկ է 3. Այս շրջանը բնութագրվում է ախտանիշների հարթեցմամբ և սրացման պարբերական փուլով։ Առաջանում է հիվանդության քրոնիկական ձեւ, որը տեւում է մի քանի տարի։
Բորելիոզի 1-ին փուլ
Առաջին փուլը տևում է մինչև 40 օր և բնութագրվում է առաջնային աֆեկտի ախտածնի ներդրման վայրում զարգացմամբ՝ Աֆզելիուս-Լիպշյուցի քրոնիկ միգրացիոն էրիթեմայի տեսքով։
Այս փուլում հիվանդության հիմնական ախտանիշը խայթոցի տեղում մեկ (երբեմն մի քանի) կլորացված կարմիր բիծն է, որը մի քանի շաբաթվա ընթացքում, աստիճանաբար կենտրոնախույս աճելով, հասնում է 15-20 սմ և ավելի տրամագծով:
Միջին հաշվով, առաջին փուլի տեւողությունը մեկ շաբաթ է։ Ախտանիշները համապատասխանում են վարակիչ հիվանդությանը, նկատվում են մաշկի վնասվածքներ:
Փուլ 2
Հիվանդության երկրորդ փուլում հարուցիչը տարածվում է ողջ մարմնով մեկ։ Երբ Բորելիան տարածվում է ամբողջ մարմնով արյան միջոցով կամ լիմֆատիկ անոթներԲորելիան հիմնականում ազդում է սրտի, նյարդային համակարգի կամ հոդերի վրա: Այս օրգանների վնասման ախտանիշները զարգանում են տզի խայթոցից 1,5 ամիս անց։ 2-րդ փուլի տեւողությունը մոտ վեց ամիս է։
Պարտություններ սրտանոթային համակարգդրսևորվում են որպես սուր առիթմիա մինչև ամբողջական ատրիովորոքային շրջափակում: Բացի այդ, կարող է առաջանալ միոկարդիտ կամ պերիկարդիտ, որն արտահայտվում է շնչահեղձությամբ, կրծքավանդակի ցավով, սրտխփոցով և գլխապտույտով։
Բորելիոզ 3-րդ փուլ
Երրորդ փուլում բորելիոզին բնորոշ հետևանք է հոդերի բորբոքումը։ Չբուժված բորելիոզը կարող է հանգեցնել ծանր հաշմանդամության և նույնիսկ հիվանդի մահվան: Բորելիոզի ուշ փուլերը կարելի է բուժել, բայց դա ավելի երկար է տևում, ավելի քիչ արդյունավետ է և հղի է օրգանիզմի համար լուրջ բարդություններով:
Եթե դուք ժամանակին հայտնաբերեք բորելիոզի նշանները և սկսեք բուժումը հակաբիոտիկներով, ապա անխնդիր վերականգնման հավանականությունը բավականին մեծ կլինի: Եթե ախտորոշումը պարզում է Լայմի հիվանդությունը ուշ փուլում, իսկ հետո իրականացվում է վատ տեղեկացված թերապիա, ապա բորելիոզը կարող է վերածվել դժվար բուժվող քրոնիկական ձևի:
Մարդկանց մեջ տիզով փոխանցվող բորելիոզի ախտանիշները, լուսանկար

Բորելիոզը սկսում է դրսևորվել կլինիկորեն, թեև հիվանդների մոտ 30%-ը չի կարողանում հիշել կամ հերքել խայթոցի պատմությունը: Վարակումը տեղի է ունենում փուլերով՝ ազդելով հոդերի, նյարդային համակարգի և երբեմն սրտի վրա, և լիովին բուժելի է, եթե հակաբիոտիկ թերապիան սկսվի ժամանակին։ կարճաժամկետհիվանդության սկսվելուց հետո.
Այսպիսով, բորելիոզի առաջին ախտանիշներն են սովորական երևույթներթունավորումներ, որոնք զարգանում են ցանկացած այլ վարակի հետ, ինչպիսիք են.
- Մարմնի ջերմաստիճանի բարձրացում;
- Սարսուռ;
- Գլխացավ;
- Մարմնի ցավեր;
- Համատեղ ցավ;
- Մկանային ցավ;
- Ընդհանուր թուլություն;
- Հոգնածություն;
- Թուլություն.
Կարմրությունը տարածվում է բոլոր ուղղություններով (տես լուսանկարը): Ծայրերը ավելի կարմիր են, քան կենտրոնը և մի փոքր բարձրացված մաշկի մնացած հատվածից վեր:
- տարածաշրջանային ավշային հանգույցների ընդլայնում;
- քոր կամ ցավ էրիթեմայի տարածքում;
- այլ մաշկի դրսևորումներ. կոնյուկտիվիտ;
- որոշ դեպքերում կարող են հայտնվել մենինգիտի ախտանիշներ:
Եթե ի հայտ են գալիս տիզերով փոխանցվող բորելիոզին բնորոշ ախտանիշներ, դուք պետք է անհապաղ դիմեք վարակաբանին:
1-ին և 2-րդ փուլերը համարվում են հիվանդության զարգացման վաղ շրջան, իսկ 3-րդ փուլը սահմանվում է որպես ուշ շրջան: Ընդ որում, այս բաժանումը պայմանական է, քանի որ նրանց միջև հստակ անցումային պահ չկա։
| Տիզով փոխանցվող բորելիոզի փուլը | Նկարագրություն և ախտանիշներ |
| Փուլ 1 | Առաջին փուլում բորելիոզի ախտանիշները կարող են տևել 3-ից 30 օր: Նախ և բնորոշ նշանԲորելիոզը տիզերի խայթոցի տեղում կարմիր, օղակաձև մաշկի (օղաձև էրիթեմա) առաջացումն է։ Այլ դրսեւորումներ կարող են բացակայել։ |
| Փուլ 2 | Ռեֆլեքսների և զգայական խանգարումների կորուստ (ցավի, ջերմության և այլ գրգռիչների նկատմամբ ռեակցիայի և զգայունության կորուստ): Կամավոր շարժումների թուլացում (այսինքն՝ ուղեղի կենտրոնների կողմից կարգավորվող բոլոր տեսակի շարժումները, ինչպես, օրինակ, վերջույթների շարժումը քայլելիս, վազելիս)։ |
| Փուլ 3 | Հիվանդության սկզբից մի քանի ամիս (կամ տարի) զարգանում են տիզերով փոխանցվող բորելիոզի ուշ դրսևորումները։ Քրոնիկ բորելիոզը զարգանում է հիվանդների տասներորդում: Այս ժամանակահատվածում զարգացած արթրիտը և սրտի վնասը հաճախ զուգակցվում են նյարդային համակարգի վնասման հետ: |
Ինչու է վտանգավոր բորելիոզի քրոնիկական ձևը:
Քրոնիկ բորելիոզը բնութագրվում է հետևյալ դրսևորումներով՝ հաճախակի մրսածություն, դիպուկ ցան կամ տարբեր չափերի erythema, մաշկի այլ տարբեր փոփոխություններ, ինտենսիվ կամ չափավոր գլխացավեր, տարբեր ցավեր կրծքավանդակը, սրտի ռիթմի զգալի խանգարումներ, արթրիտ և հիշողության կայուն վատթարացում։
Բացի այդ, հիվանդը հաճախ ունենում է օստեոպորոզ, աճառը կարող է բարակվել և հազվադեպ է առաջանում դեգեներատիվ գործընթացներ. Քրոնիկ բորելիոզը հաճախ պահանջում է երկարատև և ինտենսիվ հակաբիոտիկ թերապիայի կրկնվող կուրս:
Տիզերով փոխանցվող բորելիոզի քրոնիկական ձևը կարող է հանգեցնել մարդու հաշմանդամության, եթե ժամանակին չբուժվի:
Բարդություններ և հետևանքներ մարմնի համար
Եթե հիվանդությունը հայտնաբերվում է 1-ին փուլում և իրականացվում համարժեք բուժում, ապա շատ դեպքերում տեղի է ունենում ամբողջական վերականգնում։ 2-րդ փուլը նույնպես բուժվում է դեպքերի 85-90%-ում՝ չթողնելով ոչ մի հետևանք։
Այսպիսով, մենք թվարկում ենք Լայմի բորելիոզի հիմնական բարդությունները.
- խախտում ավելի բարձր մտավոր գործառույթներ, մինչև դեմենցիայի զարգացումը;
- ծայրամասային նյարդերի կաթված;
- լսողության և տեսողության կորուստ;
- սրտի սուր առիթմիա;
- բազմակի արթրիտ;
- մաշկի բարորակ ուռուցքներ տիզերի ներթափանցման վայրում.
Ընդհանուր առմամբ կյանքի համար կանխատեսումը բարենպաստ է, չբուժված բորելիոզով առաջանում են բարդություններ՝ արթրիտ, կարդիտի և բազմակի սկլերոզ. Սա հանգեցնում է հաշմանդամության և կյանքի որակի նվազմանը:
Ախտորոշում

Հիվանդության վաղ ախտորոշումն իրականացվում է, սակայն, ձեռք բերված կլինիկական և համաճարակաբանական ցուցանիշների հիման վրա։ Հիվանդի մոտ բորելիոզի բնորոշ դրսևորման առկայությունը էրիթեմայի տեսքով ապահովում է հիվանդության գրանցում առանց լաբորատոր հաստատման ձևով պարզաբանման, ինչպես նաև առանց տիզերի խայթոցի վերաբերյալ հատուկ տվյալների: Լաբորատոր ախտորոշումը, մասնավորապես, կատարվում է արյան շճաբանական հետազոտության հիման վրա։
Դինամիկությունը կարևոր է լաբորատոր հսկողությունԹեստերը պետք է կատարվեն խայթոցից 10 օր հետո և կրկին 2-3 շաբաթ հետո՝ թերապիայի արդյունավետությունը որոշելու համար: Զուգահեռաբար ուսումնասիրություն է անցկացվում տզերի միջոցով փոխանցվող էնցեֆալիտի վերաբերյալ, քանի որ տիզերի խայթոցները կարող են փոխանցել երկու հիվանդությունները միանգամից։
Դուք պետք է ստուգեք բորելիոզի համար հետևյալ դեպքերում.
- երբ մարմնի վրա հայտնաբերվում են տիզ;
- հաստատել առաջնային վերլուծությունը;
- այլ հիվանդություններից, հատկապես նյարդաբանական բնույթի (ներառյալ և այլն) տարբերակման համար.
- թերապիայի ընթացքում բուժման արդյունավետությունը գնահատելու համար:
Ինչպե՞ս է արյան ստուգում կատարվում տզերի միջոցով առաջացած բորելիոզի համար:
Բորելիոզի համար արյան թեստը կատարվում է երակից նմուշ վերցնելով։ Նմուշները վերցվում են առավոտյան դատարկ ստամոքսին, իսկ արյուն ընդունելուց առնվազն 1 ժամ առաջ անհրաժեշտ է չծխել։ Արյունը վերցվում է երակից, այնուհետև այն դնում են դատարկ փորձանոթի մեջ, երբեմն օգտագործվում են հատուկ գելով փորձանոթներ։
Վերլուծության նպատակն է բացահայտել M և G դասի պաշտպանիչ սպիտակուցների իմունոգոլոբուլինները, որոնք արտադրվում են մարմնի կողմից բորելիոզի վիրուսից պաշտպանվելու համար:
Եթե Ig M դասի հակամարմինները նշանակալի են վերլուծության մեջ.
- 0,8 U/ml-ից պակաս - սա նշանակում է, որ արդյունքը բացասական է, այսինքն՝ անձը վարակված չէ.
- 0,8-ից մինչև 1,1 U/ml – արդյունքը կասկածելի է, այնուհետև նորից վերցվում է վերլուծությունը.
- հավասար է կամ ավելի քան 1,1 U/ml – արդյունքը դրական է, այսինքն՝ օրգանիզմում վարակ կա։
Այլ ախտորոշման մեթոդներՕրգաններին հատուկ ախտահարումների ծանրությունը որոշելու համար անհրաժեշտ է.
- Հոդերի ռենտգեն հետազոտություն;
- գոտկային պունկցիա;
- մաշկի բիոպսիա;
- համատեղ պունկցիա.
Բորելիոզից ապաքինված անձանց դիտարկումը տևում է 2 տարի: Հիվանդների հետազոտման հաճախականությունը 3, 6, 12 ամիս է, որից հետո երկու տարի անց կատարվում է հիվանդի զննում։
Բորելիոզի բուժում
Բորելիոզի կասկածի դեպքում հիվանդին անմիջապես հոսպիտալացնում են հիվանդանոցի ինֆեկցիոն բաժանմունք: Թերապիան ներառում է թերապևտիկ միջոցառումների մի ամբողջ շարք՝ հիմնական շեշտը դնելով էոտրոպիկ հակամանրէային թերապիայի վրա: Հակաբիոտիկներով բորելիոզի զարգացման վաղ, ժամանակին ճնշմամբ, բարդություններից խուսափելու բոլոր հնարավորությունները կան:
Բորելիոզի բուժման հիմքում ընկած է հակաբիոտիկների օգտագործմամբ հարուցչի վրա ազդեցությունը, որոնց նկատմամբ բորելիան զգայուն է: Բացի այդ, անհրաժեշտ է պաթոգենետիկ բուժում՝ հիմնվելով հիվանդության փուլի, առաջատար ախտանիշների և բարդությունների առկայության վրա։
Դեղերի ընտրություն և դրանց օգտագործման տևողությունը պաթոգենետիկ թերապիակախված է կլինիկական դրսևորումների տատանումներից և դրանց ծանրության աստիճանից:
Ընդհանուր վարակիչ երևույթների համար.
- ներերակային և բանավոր դետոքսիկացիոն թերապիա՝ գլյուկոզայի ինֆուզիոն, աղի լուծույթ, վիտամիններ, ջերմիջեցնող դեղեր ընդունելը.
- Հոդերի վնասման համար հակաբորբոքային և անալգետիկ թերապիա - Ցավազրկողներ, NSAIDs:
- Մենինգիտի համար՝ ներերակային ջրազրկման թերապիա՝ Տրիզոլ, Ռինգերի լուծույթ։
- Ծանրության դեպքում կլինիկական ընթացքըհիվանդություններ՝ հորմոնալ թերապիա։
ժամը քրոնիկ ընթացքՆույն ռեժիմով պենիցիլինի բուժման կուրսը տեւում է 28 օր։ Թվում է, թե խոստումնալից է օգտագործել երկարատև գործող պենիցիլինային հակաբիոտիկները՝ էքստենցիլին (ռետարպեն) շաբաթական մեկ անգամ 3 շաբաթվա ընթացքում 2,4 միլիոն միավորի մեկ դեղաչափով:
Բոլոր սիմպտոմատիկ դրսևորումների ամբողջական թուլացումից հետո հիվանդը չպետք է կրճատի տևողությունը: Եթե ի հայտ են գալիս վիճակի կրկնակի վատթարացման նշաններ, դուք պետք է նորից դիմեք ձեր բժշկին և նշեք ձեր անամնեզում դեպքի առկայությունը: սուր բորելիոզ. Եթե հիվանդությունը կրկնվում է, կրկին նպատակային բուժում է պահանջվում հակաբակտերիալ թերապիաև ախտանիշները վերացնելու համար միջոցների ընտրություն:
Կանխարգելում
Տիզերի միջոցով առաջացող բորելիոզի հատուկ կանխարգելում չի մշակվել: Ճիշտ Դիմումմիջոցառումներ անձնական պաշտպանություն- հիմքը տիզերի խայթոցների հետևանքով առաջացած հիվանդությունների կանխարգելման համար՝ տիզից առաջացող բորելիոզ և տիզով փոխանցվող էնցեֆալիտ:
Բորելիոզի ոչ հատուկ կանխարգելումը ներառում է հետևյալը.
- պայքար ixodid ticks-ի դեմ;
- վարակի վտանգի իմացություն;
- օգտագործումը հատուկ միջոցներպաշտպանություն (վանող միջոցներ, ճիշտ ընտրված հագուստ):
Բորելիոզի կանխարգելում տիզերի խայթոցից հետո
Տիզերի խայթոցից հետո բորելիոզը կանխելու համար դուք պետք է ընդունեք հետևյալ հակաբիոտիկների համակցությունը.
- Doxycycline - 100 մգ 1 անգամ օրական 5 օրվա ընթացքում;
- Ceftriaxone - 1000 մգ օրական մեկ անգամ երեք օրվա ընթացքում:
Այս երկու հակաբիոտիկների ընդունումը արդյունավետ միջոց է վարակված տզի խայթոցից հետո բորելիոզի զարգացումը կանխելու համար, քանի որ այն կանխում է Լայմի հիվանդությունը դեպքերի 80-95%-ում:

