Как лечить воспаление нерва? Воспаление нервных окончаний в конечностях и лечение.
Наиболее часто, поражения нервной системы человека являются результатом перенесенных инфекционных заболеваний. Болезни такого рода, кроме возникновения опасных для здоровья человека осложнений, способствуют развитию поражающих факторов нервной системы.
Например, у больного гриппом, может получить развитие гипертонический (гипотонический) криз. На лицо наблюдаются явные нарушения деятельности организма, причем, как в нервном, так, и эмоциональном плане. Больше других, этому подвержены люди с травмами в области черепа, получившие сотрясение мозга, регулярно принимающие алкогольные напитки.
Классификация болезни
Грипп способен “выдать” серьезное осложнение, которое выльется тяжелым поражением нервной системы. Список очень обширный, фавориты следующие:
1. Менингит - воспалительный процесс затрагивает мягкую оболочку мозга.
2. Энцефалит - воспалена мозговая ткань.
3. Процессы воспалительного характера, затрагивающие паутинную оболочку мозга, именуются арахноидитом.
4. , гайморит, тоже смело можно включить в данный список.
Как результат, такая цепочка воспалительных процессов способна привести к отечности мозговой ткани.
Симптомы арахноидита, принципы лечения
Заболевание арахноидит становится заметным, примерно на седьмые сутки, после того, как человек заболел гриппом.
Внутренне, больной ощущает улучшения своего здоровья, но фактически, здесь скрывается более опасная болезнь. Своей истинной силы, пика своих возможностей, арахноидит достигает спустя несколько месяцев после окончания инфекционного недуга (гриппа).
Заболевание имеет свою классификацию, в зависимости от области проявления очага поражения. Характеризуется наличием острых болей в голове, преимущественно в лобной части, переносице. Одновременно с этим возникает , Непрерывно повторяются рвотные рефлексы. Во время обычного хождения пешком больного ощутимо пошатывает из стороны в сторону. Происходит снижение слуха - закладывает ушные каналы. Во время обострения, имеется вероятность наступления припадков с судорогами.
Общим признаком для всех типов является наличие сильной головной боли, не представляющей организму, не малейшей возможности на отдых. Напротив, происходит ее периодическое усиление в результате повышенных физических, умственных нагрузок, наступающего охлаждения или перегревания организма свыше допустимых норм. Во время сильных болевых ощущений возможно наступление рвотных рефлексов.
Чрезвычайная опасность недуга заключается в том, что спинномозговая жидкость перестает нормально циркулировать, что приводит к воспалительным процессам в области паутинной мозговой оболочки. При острой стадии, врачи для терапии применяют антибиотики. Для хронической формы болезни назначают рассасывающие вещества, типа сока столетника (алоэ), витамины, которые производят общеукрепляющее действие (группа B). Во время наступления припадков, применяют специальные препараты против судорожного сокращения мышц.
Если все лечения проводить вовремя, то шансы укрепления пошатнувшихся, от арахноидита существенно возрастают. Диагностирование недуга на ранней стадии, квалифицированная терапия инфекционных заболеваний - основные профилактические мероприятия, необходимые для такой ситуации.
Сигналы от менингита
В том случае, когда носоглотка, является местом образования интенсивных воспалительных процессов, то нередки ситуации нарушения нормального функционирования мозговых оболочек. Данный факт, свидетельствует о приближении еще одной опасной разновидности гриппа - менингита.
Для инфекции, излюбленный способ передачи - воздушно-капельный, по средствам слизи, слюны, при кашле, обычном разговоре. У некоторых, инфекционное заболевание проявляет себя в виде насморка, при этом никакого существенного отклонения в своем здоровье не наблюдается, отсутствует явная необходимость обращения за медицинской помощью. Из этого следует, что часто, здоровые на внешний вид люди являются носителями инфекционных недугов.
Особой опасности, подвергаются дети, люди, имеющие пониженную сопротивляемость организма различным болезням, то есть обладающие низким иммунитетом. Шансы, быть зараженным вирусами менингита увеличиваются при употреблении некачественных пищевых продуктов, воды. Для того чтобы существенно снизить вероятность заражения, необходимо тщательным образом кипятить воду, перед тем, как ее использовать.
Одновременно, необходимо должное внимание уделять укреплению своего иммунитета: придерживаться ключевых принципов , принимать витамины, систематически заниматься оздоровительной физкультурой.
Уместны будут регулярные пешие прогулки на открытом воздухе, совмещенные по возможности с дыхательными упражнениями.
Симптоматика стартовых дней болезни характеризуется только появлением повышенной температуры, болевыми ощущениями в головной области. По прошествии некоторого промежутка времени начинают , возникает слабость, быстрая утомляемость, теряется чувство аппетита.
К этим симптомам, постепенно добавляются насморк, ощущение першения в горле. С течением времени, действие всех симптомов усиливается. У больного часто возникают тошнота, рвота, которые не приносят облегченного состояния. Повышается чувство раздражения ко всем внешним факторам, возникает заторможенность, наблюдается бессонница.
Далее, события способны развивать более негативно: усиливаются рвотные позывы, имеет место быть путаница в сознании, возникает бред, судороги. По всему телу появляются красноватые, фиолетовые подтеки. Наиболее “популярным” местом их проявления являются мышцы ягодиц, бедер, голеней. Гораздо более реже к этому списку присоединяется область лица. Опасность ухудшения здоровья от самостоятельного, неквалифицированного лечения для менингита приобретает удвоенную актуальность. Своевременность начала терапии чрезвычайно важна, ведь счет в данной ситуации идет на часы. Если момент упущен, а менингит уже вовсю “зажигает свои звезды”, то промедление недопустимо - экстренное обращение в “скорую помощь”, единственно верное решение.
Самым характерным симптомом менингита считаются резкие , при попытке сгибать голову вперед к груди. Классифицируют два основных вида: серозный, гнойный. При первом, в большинстве случаев, все ограничивается небольшим воспалением мозга. Разумеется, это утверждение относительно, поскольку речь идет о важнейшем органе человеческого организма. Говоря про гнойное воспаление, ситуация выглядит гораздо угрожающей, поскольку мозговая оболочка, является местом накапливания гнойных масс. Такое обстоятельство крайне опасно, требует незамедлительно приступать к лечению. Наличие гнойной формы менингита определяется по выступлениям сыпи на различных частях тела.
После определения диагноза, проводится интенсивное лечение болезни, с применением лекарств, из класса антибиотиков. Применение препаратов этой группы обеспечивает больным не просто выживание (значительное снижение летальных исходов), но дает возможность надеяться на полноценную жизнь после реабилитационного периода.
Повторное заболевание менингитом встречается крайне редко. Надежной защитой служат регулярные прививки. Их делают взрослым, детям с 2-х лет. Применение вакцин поддерживает иммунитет на должном уровне на несколько лет. Далее, прививки необходимо делать повторно.
В случае заболевания вирусной формой, антибиотики практически не используются, а применяют специальные противовирусные препараты. На данный момент, уверенно можно констатировать следующий факт, что при своевременном обнаружении болезни, правильно выбранном курсе терапии, никакие отрицательные последствия проявляться не будут. Перенесшим заболевание менингитом, после выписки из больницы рекомендуются систематические контрольные обследования у врача поликлиники: первые три месяца каждые тридцать дней, а далее за квартал один раз на протяжении года. Наконец, в дальнейшем регулярность осмотров должна быть не реже, чем раз в полгода.
Настоятельно требуется напрочь исключить принятие алкогольных напитков, побороть пристрастие к табаку. По возможности, показано пройти терапевтические курсы, стабилизирующие здоровье человека , в соответствующих санаториях.
Неврит - как уберечь нервы
Другая разновидность нарушения деятельности нервной системы носит название “полиневрит”, который также является следствием , особенно переносимого на ногах. Обычно, начало этого заболевания сопровождается наступлением общей слабости в верхних, нижних конечностях, небольшим увеличением температуры, появлением ломоты в пальцах. Ослабление конечностей способно прогрессировать, вплоть до легкого паралича. Такое состояние может усугубиться нарушением глотательных, речевых функций.
Наиболее часто, после перенесенного гриппа поражаются нервы лица, локтей, а также лучевой, седалищный нервы. При констатации диагноза, в спинномозговой жидкости наблюдается повышенное содержание белка. Болезнь может продлиться до трех месяцев, но при своевременном лечении, функции организма непременно восстанавливаются.
Более негативный вариант событий развивается, когда поражение затрагивает блуждающий нерв. Угроза жизни человека резко возрастает, поскольку процесс дыхания серьезным образом нарушается.
Поражение нервов лица - частое осложнение после инфекционных недугов. Страдает мимическая лицевая мускулатура, что выражается перекошенным ртом, возможностью поднимать брови исключительно на здоровой стороне лица.
Проблемы с локтевым нервом исключают возможность сгибательных движений в пястно-фаланговых суставах. Положение кисти неподвижно, сравнимо с когтем птицы.
В случаях с пожилыми людьми, после гриппа часто приходит осложнение, связанное с ухудшением слуха, когда поражение нервной системы затрагивает слуховой нерв . У человека происходит незаметное, очень постепенное ухудшение слуха, но с некоторого времени становится неслышным даже негромкий разговор. Создается устойчивое ощущение постоянного . Итогом такого осложнения может явиться окончательная потеря слуха.
Для того чтобы вылечить неврит слухового нерва, рекомендации народной медицины сводятся к использованию тепла в сухих вариантах - нагретый до горяча песок, согревающие компрессы, подогретая соль в матерчатом мешочке. Однако повторюсь, что любые манипуляции со своим здоровьем, основанные на домашних рецептах настоятельно рекомендуются к использованию только при согласовании с квалифицированным врачом.
1. Приготовить эмульсию прополиса с маслом, спиртом. Использование этого средства устраняет ушные шумы, восстанавливает слуховые функции в большинстве случаев. Эмульсию приготавливают следующим образом:
– Взять сорок грамм прополиса, предварительно измельчив его. Полученную массу поместить в стеклянный сосуд, где находится сто миллилитров спирта. Настаивать неделю при комнатной температуре, при этом необходимо взбалтывать содержимое каждый день. Отфильтровать, настой перемешать с маслом из оливок в отношении 1:4 . перед каждым приемом смесь необходимо взбалтывать.
2. Фитилек, сделанный из марли, пропитанный эмульсией, поместить в ушной канал на двое суток. Процедуру проводить с перерывом в один день, всего десять раз.
3. Ежедневное употребление нескольких ломтиков лимона способствует улучшению деятельности слуховых функций.
4. Одну чайную ложку березового дегтя соединить со стаканом подогретого молока. К употреблению показано три раза перед едой. Курс терапии 60 дней. Эта процедура очень хорошо помогает восстановлению слуха.
5. Завернуть листья душистой герани в льняную ткань, приложить к месту, где ощущается боль, прикрепить бинтом, накрыть сверху чем-нибудь теплым.
Теперь несколько слов о , возможном осложнении организма, после неквалифицированного подхода к терапевтическому вопросу при инфекционном заболевании. Приведенные ниже рекомендации домашнего лечения, возможно, некоторым из вас окажут посильную помощь, чтобы справиться с этим недугом, поправив здоровье организма .
1. Собрать цветки одуванчика в стеклянную тару. Банку, с уложенными цветками наполнить водкой в соотношении 1 к 3, поставить на две недели в место без освещения. Потом настой отфильтровать, производить им растирание больных мест. Вышеуказанная настойка достаточно хорошо зарекомендовала себя лечебным средствам, в таких случаях, как ушибы, растяжения, артриты, пролежни.
2. Берем 20 грамм толченых цветков пижмы, помещаем их в воду, которую только, что вскипятили, объемом один литр. Укутываем емкость теплой тканью, настаиваем четыре часа, отфильтровываем при помощи марли. Употреблять полученный настой в подогретом состоянии, по половине стакана три раза за 30 минут до еды.
3. Берутся сто грамм чабреца, кладутся в емкость, с одним литром кипятка, накрываются крышкой и выдерживаются на медленном огне пять минут. После этого отфильтровать, влить в заранее приготовленную ванну. Процедуру проделывают за один час перед сном. Продолжительность курса две недели. Такая ванна оказывает незаменимую помощь при ревматизме суставов, отеках, радикулите.
Для снижения вероятности поражения нервной системы необходимо стараться исключить из повседневной жизни стрессы, употребление алкогольных напитков, уделять должное внимание профилактике инфекционных, неинфекционных заболеваний, вести здоровый образ жизни.
Нервная система отвечает за чувствительную, двигательную активность и работу эндокринной и иммунной систем в организме человека. Развитие воспалительного процесса вызывает болевой синдром, ограничение подвижности. Человеку трудно передвигаться, нарушается чувствительность суставов и мягких тканей. Воспаление нерва в ноге, симптомы которого приносят существенный дискомфорт, появляется чаще как сопутствующая патология на фоне других заболеваний позвоночника или вирусного поражения организма.
Ишиасом называется воспаление седалищного нерва, который является одним из самых крупных в организме. Он берет начало в спинном мозге, а его ветви проходят через ягодицы вдоль всей нижней конечности вплоть до пальцев стопы. Основные причины, вызывающие заболевание:
- длительное переохлаждение;
- компрессия нервных окончаний при смещении межпозвонкового диска;
- механические травмы поясничного отела позвоночника;
- тяжелые физические нагрузки;
- вирусные, инфекционные заболевания;
- травмы органов малого таза;
- остеохондроз;
- костные шпоры на позвонках;
- сужение спинномозгового канала (стеноз);
- беременность;
- сахарный диабет;
- ревматоидный артрит;
- сдавливание нерва онкологическим новообразованием.
Основные симптомы ишиаса – это жжение и боль, которая появляется в нижнем отделе позвоночника и распространяется по нисходящему типу вниз к ноге. Дискомфортные ощущения усиливаются при малейшем движении, беспокоят даже в ночное время. Больной ограничен в движениях, нередко возникают трудности с работой тазобедренного и коленного суставов. При диагностике наблюдаются аномальные неврологические рефлексы.
Воспаление седалищного нерва чаще всего поражает одну конечность, при этом противоположная сторона может неметь, покалывать, появляться ощущение мурашек. Это связано с нарушением иннервации мышечных тканей. Встречается и двустороннее воспаление седалищного нерва, больной испытывает сильную боль при попытке встать или совершить какое-либо движение.
Самой распространенной причиной воспаления седалищного нерва является защемление нервных окончаний при выпячивании межпозвоночной грыжи.
Болевой синдром может быть разной степени интенсивности, сопровождаться покалываниями и онемением в ноге, потерей чувствительности мягких тканей.
Если не провести своевременное , поражение седалищного нерва может привести к ограничению подвижности в колене, стопах, нарушению работы пищеварительной системы, возможно недержание мочи и кала, часто краснеет, отекает кожа на пояснице или в области бедра. Лечить заболевание необходимо у врача-невролога или невропатолога.
Неврит и невралгия
Неврит обычно имеет инфекционную природу. При этом заболевании наблюдается воспаление бедренного, седалищного, большеберцового или малоберцового нерва. К основным причинам патологии относятся такие состояния:

При воспалении бедренного нерва боль, жжение и онемение возникает в наружной области бедра. Дискомфортные ощущения усиливаются во время ходьбы, при совершении резких движений. Кроме того, больному трудно сгибать ногу в колене.
Неврит седалищного нерва чаще всего бывает вызван травмами позвоночника, переломами костей таза или раковыми опухолями. Основные симптомы – нарушения чувствительности мышц голени, стопы, больной не может стоять на носочках и пятках, немеет задняя поверхность ягодиц, бедра. Боль может возникать спонтанно, иметь пульсирующий или ноющий характер.
Неврит большеберцового нерва проявляется трудностями при сгибании пальцев стопы, кожные покровы гиперемированы, горячие на ощупь. Вызывают симптомы патологии механические травмы, вирусные и инфекционные заболевания.
Невралгия наружного бедренного нерва проявляется болью с внешней стороны бедра, синдром усиливается в ночное время, вызывает бессонницу, ходьба и физическая нагрузка также приводят к значительному дискомфорту.
Защемление нерва в коленном суставе
Вызывать резкую боль в ноге, колене может состояние, которое развивается на фоне защемления нерва. К основным симптомам патологии относятся такие:
- острая боль в колене;
- снижение чувствительности, онемение;
- чувство жжения, покалывания;
- непроизвольный нервный тик;
- ограничение двигательной активности в колене;
- мышечная атрофия различной степени.
Невралгия (боль в нерве) не является самостоятельным заболеванием, чаще всего она появляется при повреждении мениска, повышенных физических нагрузках, воспалении сустава, как следствие травм, переломов. В свою очередь, недостаточная подвижность, сидячий образ жизни, ожирение также могут приводить к защемлению нерва в колене. Если появляются онкологические опухоли в области сустава, происходит сдавливание нервных корешков по мере разрастания новообразования. Лечить такое состояние можно только хирургически.
Иногда воспаление нервных окончаний в колене вызывается ущемлением седалищного нерва в позвоночнике или при компрессии межпозвонковыми грыжами. По этой причине лечение должно проводиться комплексно.
Методы диагностики
Чтобы выявить симптомы , бедренного или большеберцового нерва, снять острую боль и провести лечение, необходимо проконсультироваться с врачом-невропатологом. Доктор проводит осмотр и опрашивает больного. Делаются рентгеновские снимки поврежденной конечности в разных проекциях, может понадобиться проведение магниторезонансной томографии.
В целях диагностики ишиаса, невралгии проводят тест Ласега или проверяют «симптом натяжения». Суть методики основана на выявлении спастических сокращений мышц при защемлении нервных корешков. Когда при сгибании выпрямленной ноги в тазобедренном суставе происходит натяжение седалищного, бедренного и большеберцового нерва, пациент ощущает острую боль в ноге, пояснице, бедре.
Выявить воспаление нервов помогают симптомы Леррея. Больного просят подняться из положения лежа с прямыми ногами. Резкий болевой синдром указывает на поражение бедренного, седалищного или большеберцового нерва. Защемление позвонков определяют методом Бехтерева. Больному поднимают здоровую ногу, при этом боль появляется в пораженной конечности.
Дополнительно пациенту может понадобиться консультация ревматолога, нейрохирурга, вертебролога, онколога, травматолога и сосудистого хирурга. Специалисты помогут правильно установить диагноз и назначить лечение.
Лечение воспалительных заболеваний
Симптомы инфекционных невритов седалищного, большеберцового, бедренного и коленного нервов можно снять с помощью приема антибактериальных препаратов. Дополнительно назначается лечение нестероидными, противовоспалительными, противовирусными средствами, миорелаксантами, витаминотерапией.
Если симптомы невралгии вызваны расширением кровеносных сосудов, ишемией, тромбофлебитом, назначают лечение сосудорасширяющими препаратами. При травмах конечность фиксируют, если необходимо накладывают гипсовую или тугую повязку. Больному показан постельный режим, спать нужно на жестком матраце. Чтобы снять боль, отечность конечность следует лечить мазями и гелями, содержащими анестетики, прописывают также диуретики.
Если болевой синдром слишком сильный, купировать его приходится новокаиновой или гормональной блокадой.
После снятия острых симптомов пациенты проходят лечение физиотерапевтическими процедурами: массаж, электрофорез, ЛФК, УВЧ, электромиостимуляция, мануальная терапия. При тоннельном синдроме вводят лекарственные средства непосредственно в пораженный канал.
Когда лечение медикаментами, проведение физиотерапевтических процедур не помогает снять боль, состояние больного ухудшается, проводят хирургическое вмешательство. Таким образом выполняют декомпрессию защемленного бедренного или большеберцового нерва. При необратимых процессах в нервных волокнах нейрохирург выполняет сшивание или пластику тканей. Лечить хирургическим путем необходимо разрыв мениска в колене, переломы со смещением, грыжи позвоночного столба.
Воспаление седалищного, бедренного, большеберцового и малоберцового нерва у молодых людей хорошо поддается терапии, лечение имеет положительные прогнозы. У пациентов пожилого возраста, страдающих сахарным диабетом, заболевание носит прогрессирующий характер, возможно развитие паралича мышечных тканей, деформации суставов стопы.
За исключением редких медицинских случаев, болевые ощущения хоть раз в своей жизни испытывает практически каждый человек. Отвечает за них нервная система. Неприятное чувство боли вызывает раздражение или воспаление нервных окончаний. Оно может возникнуть на фоне попадания в организм инфекции, из-за спазма мышц, который сдавливает сосуды и т.д. Хотя нередко воспаление является лишь сигналом, свидетельствующим о наличии серьезного заболевания в организме.
Часто причинами болезней становятся переохлаждение, сквозняки, пережитые травмы – это источники первичного воспаления. Вторичное же возникает на фоне некоторых болезней.
Прежде чем приступать к диагностике и назначать лечение, пациент должен как можно подробнее описать врачу свои симптомы и ощущения. Главный признак воспаления – боль, очаг которой не всегда можно выявить самостоятельно. Она может усиливаться ночью, при любых физических нагрузках, даже ходьбе, иногда на холоде.
Второй наиболее характерный признак, свидетельствующий о том, что в организме есть воспаление нервных окончаний – это жжение и покалывание в пораженной области. В зависимости от зоны патологии боль может возникнуть даже при небольших раздражениях кожи.
В целом все симптомы зависят от того, в какой области организма произошло поражение. Например, при воспалении нервных окончаний ног чувствительность стопы или голени ухудшается. Часто движения в области колена сильно ограничены и при малейшей смене положения вызывают болевые ощущения. В случае заболевания глаз, боль дает о себе знать при движении глазными яблоками, нередко падает зрение.
Воспаление нервных окончаний позвоночника
Очень резкими болями сопровождается повреждение нервов позвоночника. К воспалению могут привести инфекционные заболевания позвоночника, остеохондроз, сильная травма.
Иногда зону спины резко пронзает острая боль, которая может возникнуть в результате чрезмерных нагрузок, что нередко приводит к радикулиту. Его основной признак – позвоночная невралгия. Симптомы постепенно нарастают по мере прогрессирования болезни позвоночника. Радикулит также часто проявляется после “запущенного” остеохондроза. Он может «поселиться» в любой области позвоночника, что приводит к постоянным болевым ощущениям в спине, напоминающим импульсы.
При остеохондрозе, который является причиной боли в спине в 90% случаев, происходит дегенеративное изменение межпозвоночных дисков. Когда диск разрушается, он выходит за границы области позвоночника. Вокруг него расположены сосуды и нервные окончания. Если диск прикасается к ним, то у человека возникает болевой синдром.
Среди основных болезней позвоночника, которые провоцируют острую боль, также выделяют межпозвоночную грыжу, люмбаго, ишиас, сколиоз, межреберную невралгию. Конечно, это далеко не весь перечень заболеваний, которые могут спровоцировать воспаления нервных окончаний. Поэтому не следует заниматься самолечением.
В большинстве случаев теплого шерстяного шарфа или пледа на пояснице недостаточно. Точный диагноз сможет поставить только врач, который назначит эффективное лечение, способствующее скорейшему выздоровлению.
Воспаление затылочного нерва
Приводит к появлению частых головных болей. Боль возникает в области затылка, отдает в переднюю и боковые части головы. Нередко пациенты описывают болевые ощущения похожими на те, что они испытывают при мигрени. Кожа головы также может стать весьма чувствительной к разного рода прикосновениям. Например, даже при попытке расчесать волосы возникают неприятные болезненные ощущения.
К слову, при затылочном воспалении нервных окончаний врачи часто сталкиваются с некоторыми трудностями. Они обусловлены тем, что нередко на этой стадии сложно отличить воспаление от других причин, из-за которых возникают головные боли. Поэтому пациент обязан как можно детальнее описать все присутствующие симптомы и честно отвечать на вопросы врачей.
 Если головные боли беспокоят постоянно, следует немедленно обратиться к специалисту. В таком случае принимать исключительно обезболивающие препараты, которые пациент на свое усмотрение выберет в аптеке, недостаточно. Нередко врачи проводят комплексную диагностику, включая компьютерную и магнитно-резонансную томографию. Это необходимо, поскольку иногда вторичную затылочную невралгию могут вызвать инфекции, опухоль головного мозга, травмы, волчанка.
Если головные боли беспокоят постоянно, следует немедленно обратиться к специалисту. В таком случае принимать исключительно обезболивающие препараты, которые пациент на свое усмотрение выберет в аптеке, недостаточно. Нередко врачи проводят комплексную диагностику, включая компьютерную и магнитно-резонансную томографию. Это необходимо, поскольку иногда вторичную затылочную невралгию могут вызвать инфекции, опухоль головного мозга, травмы, волчанка.
Если воспаление не требует хирургического вмешательства, врач назначает лечение, нацеленное на облегчение болевых ощущений. Медикаментозное лечение комбинируют с процедурами физиотерапии, массажем. Кроме того, врачи рекомендуют больше отдыхать. Дополнительно могут назначить курс противосудорожных препаратов, стероидные противовоспалительные лекарства.
Случаи, когда для лечения заболевания требуется вмешательство хирурга, возникают реже. При хронических болях, отсутствии положительных результатов от консервативных методик лечения показана операция.
Лечение воспаления
Иногда воспаления нервных окончаний настолько сильны, что боль возникает даже при малейших раздражениях кожи.
Для того чтобы назначенное лечение было эффективным, необходимо установить причину, которая вызвала заболевание. Если все симптомы указывают на то, что к воспалению нервных окончаний привела инфекция, обычно врачи назначают антибиотики в уколах. Нередко требуется лечение противовирусными препаратами.
В случае снижения кровообращения (ишемии) принимают лекарственные средства, которые расширяют сосуды и стимулируют их работу. Если же симптомы указывают на травматический неврит, врачи назначают обезболивающие и противовоспалительные лекарства. Дополнительно может быть прописан курс уколов.
Когда лечение препаратами подходит к концу, пациента могут направить на физиотерапию.
Иногда для освобождения нерва требуется вмешательство хирурга. Потребность в операции возникает при сильном сдавлении или в тех случаях, когда нерв растет в неправильном направлении.
Воспаления нервных окончаний часто являются симптомом серьезных заболеваний. Поэтому пренебрегать болевыми ощущениями в зоне седалищного нерва, позвоночника, головы или другой области тела нельзя. Необходимо незамедлительно обратиться к врачу, чтобы снять неприятные ощущения. Регулярные боли не повод для самолечения, которое может привести к неприятным последствиям. Важно найти причину патологии и устранить с помощью грамотного врача.
Боль - один из главных сигналов тревоги в организме, который не дает покоя человеку. Люди со здоровой психикой непременно реагируют на боль. Отвечают за это ощущение нервные окончания, боль может возникать при их раздражении или воспалении. Именно по этой причине мы чувствуем боль в области гнойника или ушиба. Не следует путать нервные окончания с нервными корешками и стволами. Их сдавление, напротив, приводит к онемению и параличу. Воспаление нервных окончаний может возникнуть при различных специфических и неспецифических инфекциях, когда развиваются невриты, например, при опоясывающем герпесе или, как его еще называют, опоясывающем лишае. Но чаще всего приходится сталкиваться с тем, что инициатором процесса становится спазм мышц, и, как следствие, происходит сдавление сосудов в данной области. Нарушение кровоснабжения приводит к поражению нервных окончаний.
Каковы симптомы раздражения нервных окончаний?
Как распознать воспаление нервных окончаний, симптомы этого заболевания? Главным признаком является боль, при этом не удается выявить ни очаг, ни видимые изменения, свидетельствующие о болезни. Боль может усиливаться на холоде, во время движений или в ночное время, даже при незначительном прикосновении. Другим характерным признаком являются так называемые парестезии: ощущения покалывания и жжения в пораженной области. Часто в этой области можно обнаружить при осмотре спазмированные напряженные мышцы, болезненные при пальпации.
Лечение воспаления нервных окончаний
Каким может быть при воспалении нервных окончаний лечение? Для устранения симптомов заболевания используют лекарственные препараты: нестероидные противовоспалительные средства (диклофенак, найз, мовалис и т.п.), глюкокортикоидные гормоны (дексаметазон, преднизолон и т.п.), витамины группы В и другие препараты. Кроме того, больным назначают физиотерапевтические процедуры (электрофорез, фонофорез, амплипульс и т.п.). Однако лекарства имеют много побочных эффектов и небезопасны для нашего организма.
Можно ли вылечить воспаление нервных окончаний без лекарств? Наша нервная система вырабатывает собственные обезболивающие - эндорфины и энкефалины, человеку подвластно инициировать или усиливать их синтез. Кроме того, специальная гимнастика позволяет снять спазм мышц, улучшить кровоснабжение в очаге воспаления и устранить боли. Существуют также другие методы и техники борьбы с болью и воспалением. Узнать о них подробнее можно на специальном курсе Центра М.С. Норбекова «Первый оздоровительный курс». научат Вас восстанавливать физическое здоровье, повышать иммунитет, запускать процессы регенерации, нормализовать эмоциональный фон.
Виновниками болей в ногах могут быть не только поврежденные связки, мышцы или кости. Дают сбой в нижних конечностях и нервные волокна. Нервы могут воспаляться, тогда болезнь называют невритом нижних конечностей. Расстройство функций некоторых сосудов нарушает работу сосудов в ногах. В этом случае говорят об ангионеврозе, или болезни нервных сосудов. Стоит знать причины этих болезней, как они проявляются и какую проводят терапию.
Необходимо понять, что же воспаляется и где болит. Нервы – анатомические тяжи – образуют собой периферическую нервную систему и соединяют центральную нервную систему с органами человеческого тела. В периферической нервной системе различают соматическую нервную систему, которая иннервирует (соединяет) мышцы и кожу, и вегетативную, иннервирующую кровеносные сосуды, внутренние органы и др.
Нервные волокна бывают трех видов:
- вегетативные;
- чувствительные;
- двигательные.
Воспаление каждого из них имеет свой симптом. Но общим проявлением любого неврита являются приступообразные боли, которые усиливаются вдоль иннервации заболевшего нерва. Мышцы могут потерять чувствительность, неметь. Кожа на ноге, где возник неврит, может посинеть. Появляется отечность, потливость. Полиневриты характеризуются более масштабными локализациями боли в нижних конечностях.
Симптомы мононеврита одинаковы в любой части ноги – это боль и онемение. При тяжелых формах происходит потеря сухожильных рефлексов. В месте повреждения нерва происходит атрофия мышц, но паралич практически исключен при локальных невритах. Среди беременных женщин распространена эндемическая форма неврита, причиной которого является нехватка витаминов группы В.
Неврит – повреждение периферического нерва воспалительного характера. Если воспалился один нерв, то говорят о мононеврите, или локальном неврите. Когда поражены несколько нервов, речь идет о полиневрите.
Причины и локализация
Главными «зачинщиками» невритов значатся травмы, заболевания суставов, опухоли ног. Кроме того, некоторые производства, связанные с вибрацией (шахты, стройки, буровые), «дарят» своим работникам вегетативные невриты. Инфекции, особенно вирусной природы, могут также вызвать неврит. Во время болезней, например, кори, скарлатины, краснухи, происходит интоксикация организма, токсины достигают нерва и вызывают воспаление, т. е. неврит. Злоупотребление спиртными напитками, особенно некачественными, поражает малоберцовый нерв ноги и называется токсическим невритом. Любые травмы, при которых произошел перелом кости, длительное сдавливание части ноги, может вызвать травматический неврит.
Врачи выделяют следующие виды невритов по месту их расположения на ногах.
- Воспаление нервного сплетения в пояснично-крестцовом отделе называется плексит. При таком заболевании болит одна нога, поясница и тазобедренные суставы. Мышцы бедра и голени теряют чувствительность. Стопа отекает, появляются трофические нарушения ногтей.
- Неврит седалищного нерва дает о себе знать тупыми болями на задней поверхности бедра и ягодицах. Ноги от бедра до стопы могут неметь. Мышцы голени находятся в сниженном тонусе или даже атрофируются. Такой неврит чаще встречается при плоскостопии. Заболевание иногда путают с ишиасом. Но при ишиасе – боль стреляющая и усиливается при перемене положении ноги.
- Неврит бедренного нерва обнаруживает себя болью при сгибании/разгибании ног. Особенно выражен болезненный синдром на передней поверхности бедра и над паховой складкой. Человеку становится трудно подниматься по лестнице. Такая форма неврита называется невралгия или невропатия. Симптомы очень схожи с артритом и артрозом тазобедренного сустава. Проводят неврологическое исследование для исключения заболевания суставов ног.
- Сдавливание нерва на передне-наружной боковой части бедра называется парестетическая мералгия, или болезнь Бернгардта-Рота. В начале болезни человек ощущает «ползанье мурашек» при ходьбе, покалывание или жжение кожи бедра. В дальнейшем похолодание или онемение кожи сменяется болями, особенно по ночам.
- Неврит большеберцового нерва характеризуется болью и снижением чувствительности задней части голени. Больному тяжело согнуть пальцы на ногах и шевелить стопой.
- Боль в передней наружной части голени и отвисание стопы таким образом, что человеку приходиться высоко поднимать ногу при ходьбе, что говорит о неврите малоберцового нерва.
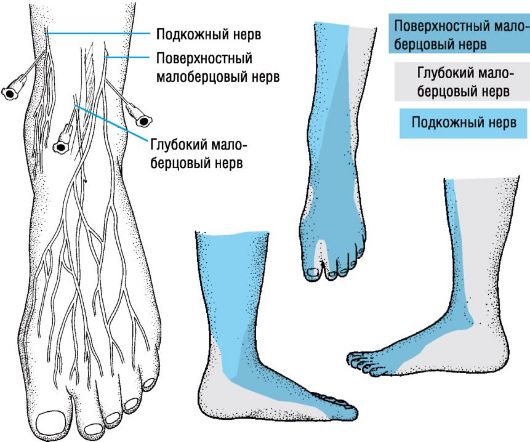 Заметно, что невриты располагаются преимущественно в верхней части ног – на бедрах и в тазовой области. Но начинают воспаляться нервы издалека, то есть со стоп. Просто симптомы не очевидны, и сильной боли еще нет.
Заметно, что невриты располагаются преимущественно в верхней части ног – на бедрах и в тазовой области. Но начинают воспаляться нервы издалека, то есть со стоп. Просто симптомы не очевидны, и сильной боли еще нет.
Работоспособность мышц и циркуляция крови на пораженном участке ног нарушается не сразу.
Характеристика полиневрита
Полиневритом называют повреждение большого количества нервных волокон. Самостоятельно недуг возникает редко. В основном полиневрит является осложнением травм ног, сахарного диабета, токсических и алкогольных отравлений. Тревогу надо бить, когда в течение нескольких недель ощущаются мурашки, боли и онемение в нижних конечностях, особенно в стопах. Дальше, при прогрессировании болезни, снижается тонус мышц в голенях и бедрах, то есть поражаются все отделы нервной системы ног. Отметим, что нервы не просто воспаляются, а нарушается их структура.
Полиневриты разделяют в зависимости от причин, их вызвавших.
| Виды | |
| Алкогольный полиневрит. | Красноречиво характеризуется синюшностью ног, которые немеют и теряют подвижность. Особенно важными симптомами являются психические нарушения, провалы в памяти. |
| Полиневрите почек | Отмечается слабость, боли и отечность ног. Такой недуг развивается при тяжелых заболеваниях почек: гломерулонефритах и пиелонефритах. |
| Острый полиневрит. | Вирусные болезни могут дать осложнения в виде ломоты в конечностях, сильных болях по ходу нервов. Такие симптомы на фоне субфебрильной температуры нарастают крайне быстро, за считанные часы. |
| Диабетический полиневрит. | Может развиться у больных сахарным диабетом. Типичные для невритов симптомы больные отмечают даже при победе над основным заболеванием. Нарушается мелкая моторика, атрофируются мышцы ног, затрудняется ходьба. |
| Токсический полиневрит. | Его возникновение вызывают соли тяжелых металлов. Вначале заболевания отмечается рвота, боль в желудке, потом присоединяются характерные для полиневритов симптомы – боли, онемение конечностей. |
 При неврите поражен один нерв, при полиневрите – одновременное множественное повреждение нервных волокон. Диагноз «неврит» или «полиневрит» ставит невролог. Он проводит неврологический осмотр, тщательно выявляя или исключая основное заболевание. Иногда требуется дополнительное обследование – электронейрография. Если у пациента в поражении нерва грыжа или опухоль тканей, то проводят МРТ исследуемого участка ног.
При неврите поражен один нерв, при полиневрите – одновременное множественное повреждение нервных волокон. Диагноз «неврит» или «полиневрит» ставит невролог. Он проводит неврологический осмотр, тщательно выявляя или исключая основное заболевание. Иногда требуется дополнительное обследование – электронейрография. Если у пациента в поражении нерва грыжа или опухоль тканей, то проводят МРТ исследуемого участка ног.
Полиневрит отличается от неврита тяжестью общего состояния больного, симметричного расположения симптомов в ногах.
Лечение полиневрита, неврита и невралгий
Боли при невралгии отличаются от болей при неврите или полиневрите. В двух последних случаях – это тупые, ноющие ощущения. Невралгия характеризуется жгучей пронизывающей болью в ноге. Причиной невралгии помимо причин, вызывающих вышеописанные болезни, является переохлаждение.
Терапия этих неврологических заболеваний состоит в устранении основного недуга, вызвавшего поражение нервов ног. Методы лечения выбирают, основываясь на стадии заболевания. Успех лечения во многом зависит от максимально раннего его начала. В первую очередь используют обезболивающие средства, назначают противовоспалительные препараты и лекарства, ускоряющие метаболизм в тканях. Часто применяют сосудорасширяющие и противосудорожные лекарства. В острой стадии проводят физиотерапевтическое лечение: электрофорез, УВЧ. Специальных лекарств, снимающих воспаления в нервах, не существует. Применяют витаминную терапию, массаж, грязевые ванны.
Лечение полиневрита трудоемкое, так как симптомы нарастают быстро, а бороться с ними сложно. Поэтому неврологи рекомендуют внимательно прислушиваться к своему организму. При любых неврологических нарушениях в нижних конечностях не заниматься самолечением, а консультироваться со специалистом.
Безусловно, здоровый образ жизни, закаливание, занятия физкультурой, ограничение контактов с токсическими веществами – это и есть профилактика любых неврологических заболеваний.

Ангионевроз – болезнь нервов сосудов
Нарушение функции сужения или расширения сосудов тоже может происходить по вине нервов. За эту функцию отвечают сосудодвигательные нервы. Так, ангионевроз – это сосудистое нарушение, связанное с расстройством периферической нервной системы. Ангионевроз – заболевание, поражающее чаще молодых женщин. Недуг характеризуется приступами спазмов сосудов пальцев ног, при которых кожа сначала бледнеет, затем становится холодной и немеет.
По мере течения ангионевроза приступы становятся чаще, появляются боли, нижние конечности могут синеть и покрываться волдырями. На критичной стадии ангионевроза отмирают ногтевые фаланги. Причинами ангионевроза являются те же факторы, что и у рассмотренных ранее неврологических заболеваний. Это интоксикации вредными веществами и алкоголем, инфекции, физические и психические травмы, обморожения конечностей, гормональные нарушения, травмы пальцев и вибрация в производственной деятельности. Это заболевание нейрогенного характера неизлечимо и становится хроническим.
Медикаментозное лечение, физиотерапия улучшают качество жизни, снимают боли и замедляют развитие ангионевроза. Уменьшить проявления симптомов ангионевроза может и сам больной. Нужно отказаться от вредных привычек, соблюдать диету, богатую витаминами С и РР, избегать переохлаждения и по возможности не допускать в свою жизнь стресс.
Невриты, полиневриты и ангионевроз чаще развиваются как вторичное заболевание. Поэтому так важно следить за своим здоровьем, не запускать основное заболевание и своевременно лечить неврологические расстройства. Берегите свою нервную систему!

